Consenso informato alla procedura di Implantologia osteointegrata a carico immediato su 4 impianti
Hai bisogno di un modulo di consenso informato per la procedura di Implantologia osteointegrata a carico immediato su 4 impianti? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Implantologia osteointegrata a carico immediato su 4 impianti è un Trattamento, talvolta denominato anche "Protesi odontoiatrica fissa all on four", che rientra nell'area specialistica di Odontoiatria. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "23.6 Impianto di protesi dentaria".
Consenso Informato Implantologia osteointegrata a carico immediato su 4 impianti: Illustrazione grafica
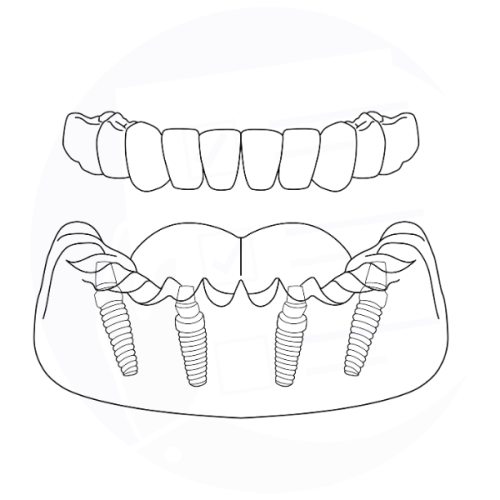
Implantologia a carico immediato su 4 impianti: protesi fissa supportata da quattro impianti osteointegrati, per ripristinare funzionalità ed estetica dentale.
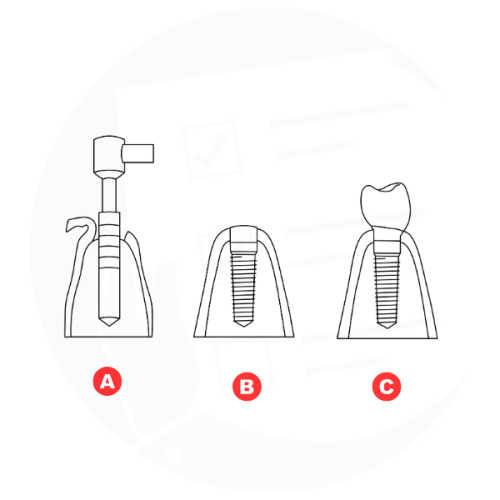
Implantologia dentale: incisione gengivale e foratura ossea (A), inserimento della vite implantare (B) e posizionamento della protesi (C).
Implantologia a carico immediato all on four: può riguardare entrambe le arcate dentarie, superiore e inferiore, e consiste nell'applicazione di una protesi fissa completa che simula 10-12 denti per arcata.
Consenso Informato Implantologia osteointegrata a carico immediato su 4 impianti: Descrizione della procedura
Cosa è:
L'implantologia osteointegrata a carico immediato su 4 impianti, nota anche come "All on Four," è una tecnica odontoiatrica avanzata utilizzata per la riabilitazione completa di un'arcata dentale (superiore o inferiore) attraverso l'inserimento di quattro impianti dentali. Gli impianti sono viti in titanio che vengono inserite chirurgicamente nell'osso mascellare o mandibolare, fungendo da radici artificiali per supportare una protesi dentale fissa. La peculiarità del metodo "All on Four" consiste nella possibilità di applicare la protesi in tempi molto brevi, spesso entro 24-48 ore dall'intervento chirurgico.
A cosa serve:
Questa procedura è indicata per i pazienti edentuli, ovvero che hanno perso tutti i denti di un'arcata, o per coloro che hanno denti gravemente compromessi e necessitano di un ripristino funzionale ed estetico dell'arcata dentale. L'obiettivo principale è restituire al paziente la capacità di masticare, parlare e sorridere con sicurezza, migliorando significativamente la qualità della vita senza le limitazioni associate alle protesi mobili tradizionali.
Che natura ha:
La natura della procedura è invasiva e chirurgica. Prevede l'inserimento degli impianti nell'osso mascellare o mandibolare, il che comporta un intervento che, seppur generalmente ben tollerato, richiede l'utilizzo di anestesia locale o, in alcuni casi, sedazione. La procedura è considerata distruttiva solo nei confronti dell'osso mascellare o mandibolare, dove viene inserito l'impianto, ma è progettata per minimizzare l'invasività, poiché riduce il numero di impianti necessari e sfrutta le aree ossee più dense, anche in pazienti con ridotta quantità di osso.
Cosa comporta:
L'intervento coinvolge principalmente l'osso mascellare o mandibolare e i tessuti gengivali dell'arcata da trattare (superiore e/o inferiore). Comporta l'apertura della gengiva per accedere all'osso sottostante, la preparazione dei siti implantari e l'inserimento dei quattro impianti in posizioni strategiche. Due impianti vengono posizionati anteriormente in modo verticale, mentre gli altri due vengono inseriti posteriormente con un'angolazione specifica. Dopo l'intervento, è possibile sperimentare gonfiore, lividi e lieve dolore nella zona trattata, che solitamente si attenuano entro pochi giorni.
Quanto dura:
La durata dell'intervento chirurgico per l'inserimento degli impianti è generalmente di 2-3 ore per arcata. La protesi fissa provvisoria viene generalmente applicata nello stesso giorno o entro le 48 ore successive all'inserimento degli impianti. Il periodo di guarigione e osteointegrazione, durante il quale gli impianti si integrano con l'osso, varia tra 3 e 6 mesi. Al termine di questo periodo, la protesi provvisoria viene sostituita con una protesi definitiva, personalizzata e di maggiore durabilità.
Consenso Informato Implantologia osteointegrata a carico immediato su 4 impianti: Benefici attesi
Cosa aspettarsi:
L’implantologia osteointegrata a carico immediato su quattro impianti, comunemente definita tecnica All on Four, rappresenta una soluzione avanzata per la riabilitazione completa di un’arcata dentale e consente di ottenere benefici rilevanti sotto il profilo funzionale, estetico e della qualità della vita.
Uno dei principali vantaggi della procedura consiste nel ripristino immediato della funzionalità dentale, poiché permette l’applicazione di una protesi fissa provvisoria nello stesso giorno dell’intervento chirurgico o, al più tardi, entro 48 ore. Questo consente al paziente di recuperare in tempi molto rapidi la capacità masticatoria, la funzione fonatoria e l’aspetto estetico, con un impatto positivo immediato sul benessere complessivo. La tecnica comporta inoltre una riduzione significativa dei tempi di trattamento, eliminando la necessità di attendere diversi mesi per la guarigione ossea prima del posizionamento della protesi, con una conseguente diminuzione del numero di sedute cliniche e degli interventi complessivi.
Dal punto di vista chirurgico, la procedura è caratterizzata da una minore invasività, poiché utilizza solo quattro impianti per sostenere l’intera arcata dentale; questo approccio riduce il trauma operatorio e, in molti casi, consente di evitare interventi di innesto o rigenerazione ossea. La protesi fissa ancorata agli impianti garantisce inoltre elevata stabilità e comfort, risultando nettamente più stabile rispetto alle protesi mobili e migliorando la sicurezza e la naturalezza durante la masticazione e la parola.
Un ulteriore beneficio riguarda il miglioramento estetico, poiché la protesi è progettata per riprodurre fedelmente l’aspetto dei denti naturali, contribuendo a un miglioramento del sorriso e favorendo un incremento dell’autostima e della fiducia nelle relazioni sociali. Gli impianti, infine, svolgono un ruolo fondamentale nella conservazione dell’osso mascellare o mandibolare, stimolandolo funzionalmente e contrastando il riassorbimento osseo, con effetti positivi sul mantenimento della struttura facciale nel tempo.
Per quanto riguarda la percentuale di successo, gli studi clinici riportano risultati elevati per la tecnica All on Four. Nel breve termine, tra uno e cinque anni, i tassi di successo si attestano intorno al 95–98%; nel medio termine, tra cinque e dieci anni, rimangono elevati, oscillando tra il 94% e il 97%; nel lungo termine, oltre i dieci anni, alcuni studi indicano percentuali di successo superiori al 90%. Tali risultati possono tuttavia variare in funzione di fattori individuali quali lo stato di salute generale, la qualità e quantità dell’osso, il livello di igiene orale e l’esperienza del team odontoiatrico.
Esistono tuttavia alcuni limiti e considerazioni da tenere presenti. La procedura non è indicata per tutti i pazienti: soggetti con patologie sistemiche non controllate, come il diabete non compensato, o forti fumatori potrebbero non essere candidati ideali. È inoltre necessaria una adeguata quantità e qualità ossea; sebbene la tecnica sia concepita per sfruttare le aree ossee più favorevoli, in alcuni casi possono rendersi necessarie soluzioni alternative. Il successo a lungo termine dipende in modo determinante dall’impegno del paziente nell’igiene orale domiciliare e dalla partecipazione a controlli periodici regolari. Come per qualsiasi intervento chirurgico, devono essere considerati i potenziali rischi, tra cui infezioni, sanguinamenti, lesioni a nervi o strutture adiacenti e possibile fallimento dell’osteointegrazione.
Dal punto di vista economico, la procedura può comportare costi elevati, che non sempre risultano completamente coperti da assicurazioni o sistemi sanitari pubblici. È inoltre importante sottolineare che la protesi applicata immediatamente ha carattere provvisorio; dopo un periodo di guarigione generalmente compreso tra tre e sei mesi, sarà necessaria la sostituzione con una protesi definitiva, con ulteriori tempi e costi.
In conclusione, la tecnica All on Four costituisce una soluzione efficace e consolidata per la riabilitazione completa di un’arcata dentale, offrendo vantaggi significativi in termini di funzione, estetica e qualità della vita. Rimane tuttavia fondamentale una valutazione clinica accurata e personalizzata per stabilire l’idoneità del paziente e discutere in modo chiaro eventuali limiti o alternative terapeutiche. La collaborazione attiva tra paziente e team odontoiatrico rappresenta un elemento essenziale per massimizzare il successo del trattamento.
Consenso Informato Implantologia osteointegrata a carico immediato su 4 impianti: Rischi e complicanze potenziali
Cosa può andare storto:
La procedura di implantologia osteointegrata a carico immediato su quattro impianti, nota come tecnica All on Four, è generalmente considerata sicura ed efficace; tuttavia, come ogni intervento chirurgico, comporta la possibilità di rischi ed eventi avversi che devono essere adeguatamente conosciuti. Tali evenienze possono includere effetti collaterali transitori, complicanze generali, complicanze specifiche della procedura e, più raramente, rischi sistemici, con probabilità variabili.
Tra gli effetti collaterali, che rappresentano reazioni attese e generalmente temporanee, è frequente la comparsa di dolore o disagio nella zona trattata, di intensità lieve o moderata, che interessa la maggior parte dei pazienti e risulta di norma controllabile con analgesici prescritti. È comune anche la presenza di gonfiore ed edema dei tessuti molli, osservabile in circa il 50–70% dei casi, che tende a ridursi nell’arco di pochi giorni mediante applicazioni di ghiaccio e terapia antinfiammatoria. Possono inoltre comparire ecchimosi, ovvero lividi a carico della cute o delle mucose, nel 10–20% dei pazienti, con risoluzione spontanea generalmente entro una settimana. Un sanguinamento lieve dall’area chirurgica può manifestarsi nelle prime 24–48 ore dopo l’intervento ed è solitamente controllabile seguendo le indicazioni post-operatorie e applicando una corretta compressione locale.
Le complicanze generali, comuni a molte procedure chirurgiche, comprendono la possibilità di infezione locale nell’area implantare, evento relativamente raro con una probabilità stimata intorno al 2–5%, che può richiedere terapia antibiotica e, in alcuni casi, la rimozione dell’impianto. Sono descritte anche reazioni allergiche ai materiali utilizzati, come anestetici o metalli, evenienza molto rara che rende necessaria un’immediata gestione medica e una attenta valutazione anamnestica pre-operatoria. In casi meno frequenti può verificarsi un sanguinamento eccessivo o persistente, che può richiedere un intervento medico per il controllo dell’emorragia, così come un edema prolungato, che persiste oltre i tempi attesi e necessita di monitoraggio clinico e di eventuali misure terapeutiche aggiuntive.
Tra le complicanze specifiche della tecnica All on Four rientra il fallimento dell’osteointegrazione, ossia la mancata integrazione di uno o più impianti con l’osso. La probabilità di fallimento per singolo impianto è stimata intorno al 5–10%, mentre il fallimento simultaneo di tutti e quattro gli impianti è considerato estremamente raro. In tali casi può rendersi necessaria la rimozione dell’impianto non integrato e una successiva sostituzione dopo un adeguato periodo di guarigione. È possibile, seppur raramente (meno dell’1%), un danno ai nervi, in particolare ai nervi alveolari inferiori, con comparsa di intorpidimento, formicolio o dolore persistente, generalmente transitorio ma talvolta permanente. Nella mascella superiore può verificarsi una perforazione del seno mascellare durante l’inserimento degli impianti, evenienza meno comune che può richiedere un intervento chirurgico aggiuntivo e comportare il rischio di sinusite. Sono eventi eccezionali anche la frattura dell’osso mascellare o mandibolare durante la fase chirurgica. A livello protesico possono insorgere problemi di allentamento, rottura o disallineamento della protesi, con una frequenza variabile; complicanze minori di questo tipo possono interessare il 10–15% dei casi e sono generalmente risolvibili con regolazioni o riparazioni. Nel lungo termine può svilupparsi una perimplantite, caratterizzata da infiammazione e perdita ossea attorno agli impianti, con una probabilità stimata del 5–10%, che richiede terapie antimicrobiche, trattamenti professionali e, nei casi più gravi, la rimozione dell’impianto.
I rischi sistemici sono rari ma potenzialmente gravi. Possono includere reazioni anestesiologiche, come shock anafilattico o depressione respiratoria, con una probabilità estremamente bassa, stimata inferiore allo 0,01%, il cui rischio è ulteriormente ridotto dalla presenza di personale qualificato e da un’attenta valutazione pre-operatoria. In casi eccezionali può verificarsi una infezione sistemica con diffusione batterica nel circolo sanguigno (sepsi), che richiede ricovero ospedaliero e terapia antibiotica intensiva. Nei pazienti predisposti esiste inoltre il rischio, seppur estremamente raro, di endocardite batterica, prevenibile mediante adeguata profilassi antibiotica. Il pericolo per la vita, inteso come decesso correlato alla procedura o alle sue complicanze, è considerato eccezionale, con una probabilità stimata inferiore allo 0,001%, e viene minimizzato attraverso una rigorosa valutazione clinica e un attento monitoraggio intra- e post-operatorio.
È fondamentale sottolineare l’importanza di una accurata selezione del paziente, poiché condizioni quali diabete non controllato, osteoporosi severa, terapie con bifosfonati e abitudini come il fumo possono aumentare il rischio di complicanze. Un ruolo determinante è svolto anche dal mantenimento di una corretta igiene orale e dall’adesione ai controlli periodici, elementi essenziali per ridurre il rischio di perimplantite e di fallimento implantare. L’esperienza del chirurgo e una comunicazione tempestiva di eventuali sintomi anomali da parte del paziente contribuiscono ulteriormente a prevenire o gestire efficacemente le complicanze.
In conclusione, sebbene la tecnica All on Four presenti un elevato tasso di successo, è indispensabile che il paziente sia pienamente informato sui potenziali rischi e sulle possibili complicanze. Una informazione corretta e una collaborazione attiva tra paziente e team odontoiatrico rappresentano elementi fondamentali per ridurre i rischi e ottenere il miglior risultato clinico possibile.
Consenso Informato Implantologia osteointegrata a carico immediato su 4 impianti: Controindicazioni
Relative:
Le controindicazioni relative comprendono condizioni o situazioni cliniche che non impediscono in modo assoluto l’esecuzione dell’implantologia osteointegrata a carico immediato su quattro impianti, ma che richiedono una valutazione clinica accurata da parte del medico, il quale deve ponderare attentamente il rapporto rischi/benefici ed eventualmente adottare specifiche precauzioni. Il diabete mellito non controllato può interferire con la guarigione dei tessuti e con il processo di osteointegrazione degli impianti; in tali casi è necessario ottenere un adeguato controllo glicemico prima dell’intervento, spesso in collaborazione con lo specialista endocrinologo. Il fumo abituale determina una riduzione del flusso sanguigno nei tessuti orali, con conseguente aumento del rischio di ritardi di guarigione e infezioni; per questo motivo si raccomanda la sospensione del fumo almeno nelle settimane precedenti e successive all’intervento, valutando il rischio in relazione all’intensità del consumo.
La presenza di osteoporosi o osteopenia, condizioni caratterizzate da una ridotta densità ossea, può compromettere la stabilità primaria degli impianti, rendendo talvolta necessaria una valutazione densitometrica ed eventuali terapie di supporto. La terapia con bifosfonati per via orale, utilizzata nel trattamento dell’osteoporosi, comporta un potenziale aumento del rischio di osteonecrosi dei mascellari, richiedendo quindi un’attenta valutazione clinica e, se indicato, una gestione condivisa con il medico curante. Anche la presenza di malattie sistemiche controllate, quali ipertensione, patologie cardiovascolari o renali stabilizzate dalla terapia, richiede una pianificazione personalizzata del trattamento e, quando opportuno, il coinvolgimento di altri specialisti. I disturbi emorragici o coagulativi possono aumentare il rischio di sanguinamento intra e post-operatorio e possono rendere necessario un consulto ematologico e un eventuale adeguamento delle terapie anticoagulanti.
La scarsa igiene orale rappresenta un fattore di rischio rilevante per lo sviluppo di infezioni peri-implantari, rendendo indispensabile un percorso di educazione e motivazione all’igiene orale prima della procedura. Le parafunzioni orali, come il bruxismo o il serramento dentale, possono determinare sovraccarichi meccanici sugli impianti e rendere indicato l’utilizzo di dispositivi di protezione, quali il bite notturno. La gravidanza, per le modificazioni fisiologiche che comporta, suggerisce di posticipare l’intervento al periodo successivo al parto, salvo situazioni di urgenza clinica. L’età avanzata, pur non costituendo di per sé una controindicazione, può associarsi a comorbidità che richiedono una valutazione complessiva dello stato di salute del paziente.
Assolute:
Le controindicazioni assolute comprendono invece condizioni cliniche che non consentono l’esecuzione della procedura, poiché i rischi superano nettamente i benefici attesi. In presenza di malattie sistemiche gravi non controllate, come insufficienza cardiaca congestizia, insufficienza renale o epatica severa o patologie respiratorie croniche in fase avanzata, il rischio di complicanze intra e post-operatorie risulta eccessivamente elevato e la procedura è pertanto controindicata. I disordini ematologici gravi, tra cui emofilia, leucemie, trombocitopenie severe o altre coagulopatie non controllate, espongono a un rischio significativo di sanguinamento e di compromissione della guarigione, rendendo l’intervento non eseguibile.
La terapia con bifosfonati per via endovenosa, impiegata soprattutto in ambito oncologico, è associata a un elevato rischio di osteonecrosi dei mascellari, motivo per cui l’implantologia è controindicata. Le condizioni di immunodeficienza grave, come l’AIDS non controllato o l’immunosoppressione severa secondaria a terapie o malattie, aumentano in modo significativo il rischio di infezioni e fallimento implantare. La presenza di neoplasie maligne in fase attiva impone di dare priorità al trattamento oncologico, rinviando l’eventuale riabilitazione implantare. Una radioterapia recente al distretto cranio-facciale, eseguita nei dodici mesi precedenti, comporta un rischio elevato di osteoradionecrosi, rendendo la procedura controindicata. L’abuso di sostanze stupefacenti o l’alcolismo grave compromettono la capacità di collaborazione e di cura personale, con conseguente aumento del rischio di complicanze e scarsa adesione al trattamento.
I disturbi psichiatrici gravi non controllati, quali schizofrenia, psicosi o depressione grave non trattata, possono impedire una corretta comprensione e osservanza delle indicazioni mediche. L’allergia documentata ai materiali implantari, come il titanio o altri componenti dell’impianto, espone al rischio di reazioni avverse gravi e controindica l’utilizzo degli impianti. Infine, l’incapacità di mantenere un’adeguata igiene orale, dovuta a limitazioni fisiche o cognitive, comporta un alto rischio di infezioni e fallimento implantare, rendendo l’intervento non consigliabile.
In conclusione, il paziente deve essere pienamente consapevole che le controindicazioni relative richiedono una valutazione approfondita e una possibile personalizzazione del trattamento, mentre le controindicazioni assolute rappresentano condizioni in cui la procedura è sconsigliata o proibita per l’eccessivo rischio per la salute. Il paziente dichiara di aver compreso tali condizioni e di non esserne affetto, al fine di garantire la sicurezza e l’efficacia del trattamento implantare.
Consenso Informato Implantologia osteointegrata a carico immediato su 4 impianti: Alternative disponibili
Possibili alternative:
Per la riabilitazione completa di un’arcata dentale esistono diverse alternative terapeutiche alla procedura di implantologia osteointegrata a carico immediato su quattro impianti, comunemente definita “All on Four”. Una prima possibilità è rappresentata dalla protesi totale mobile tradizionale, nota anche come dentiera, che consiste in una protesi rimovibile destinata a sostituire tutti i denti di un’arcata. Tale protesi, realizzata in resina acrilica o in combinazioni di resina e metallo, si appoggia direttamente sulla gengiva e sull’osso alveolare, senza l’impiego di impianti osteointegrati.
Un’altra opzione è l’implantologia a carico differito con un numero maggiore di impianti, che prevede l’inserimento di sei-otto impianti per arcata e l’applicazione della protesi definitiva solo dopo un periodo di guarigione, generalmente compreso tra tre e sei mesi. Durante questo intervallo di tempo avviene il processo di osteointegrazione, mediante il quale gli impianti si integrano stabilmente con l’osso.
È inoltre disponibile la soluzione dell’overdenture su impianti, costituita da una protesi totale rimovibile che si ancora a due-quattro impianti, garantendo una maggiore stabilità rispetto alla dentiera tradizionale. Questa protesi può essere rimossa direttamente dal paziente per consentire una più agevole pulizia quotidiana.
In presenza di una quantità ossea insufficiente, può essere presa in considerazione l’implantologia associata a innesto osseo, una procedura che comporta l’aumento dell’osso mascellare o mandibolare attraverso innesti ossei o materiali di rigenerazione, al fine di rendere possibile il posizionamento degli impianti in sedi ritenute ottimali dal punto di vista funzionale e protesico.
Infine, il paziente ha la possibilità di non sottoporsi ad alcun trattamento protesico o implantare, scegliendo di mantenere la situazione clinica attuale, priva di denti sostitutivi.
Principali differenze:
Ciascuna delle alternative disponibili alla procedura di implantologia osteointegrata a carico immediato su quattro impianti presenta specifici benefici e limiti, che devono essere attentamente valutati in relazione alla soluzione “All on Four”.
La protesi totale mobile tradizionale si caratterizza innanzitutto per un costo inferiore rispetto alle soluzioni implantari e per l’assenza di interventi chirurgici, risultando quindi una procedura non invasiva. Essendo rimovibile, consente una manutenzione relativamente semplice. Tuttavia, questa soluzione offre una stabilità ridotta, con possibili movimenti durante la masticazione o la parola, può determinare disagio e irritazioni gengivali ed è associata a una perdita ossea accelerata, dovuta alla mancanza di stimolazione dell’osso alveolare. La funzionalità masticatoria risulta generalmente inferiore rispetto a quella garantita dalle protesi fisse.
L’implantologia a carico differito con un numero maggiore di impianti consente una distribuzione più uniforme delle forze masticatorie, grazie alla presenza di sei-otto impianti, e garantisce un’elevata stabilità e durata nel tempo della protesi, oltre a risultati estetici di alto livello, legati al posizionamento ideale degli impianti. Di contro, questa opzione comporta tempi di trattamento più lunghi, con periodi di guarigione in cui il paziente può essere privo di denti fissi o portare protesi provvisorie, un costo superiore rispetto alla soluzione “All on Four” e un intervento chirurgico più esteso, talvolta associato alla necessità di innesti ossei.
L’overdenture su impianti rappresenta una soluzione intermedia, in quanto offre una stabilità superiore rispetto alla protesi mobile tradizionale, mantenendo un costo inferiore rispetto alle protesi fisse su impianti. La possibilità di rimuovere la protesi facilita le manovre di igiene quotidiana. Tuttavia, non si tratta di una soluzione fissa, richiede la rimozione per la pulizia e può presentare un minimo movimento durante la masticazione, con comfort ed estetica inferiori rispetto alle riabilitazioni implantari fisse.
L’implantologia associata a innesto osseo consente di posizionare gli impianti in sedi ideali, migliorando sia l’estetica sia la funzionalità della riabilitazione, e permette una personalizzazione del trattamento in base all’anatomia del paziente. Questa opzione, però, implica procedure chirurgiche aggiuntive, quali innesti ossei o rialzi del seno mascellare, con tempi di trattamento più prolungati legati alla guarigione dell’osso innestato, un costo complessivamente più elevato e una maggiore invasività chirurgica, con conseguente aumento dei rischi associati.
La scelta di non sottoporsi ad alcun trattamento protesico o implantare comporta l’assenza di costi e di interventi chirurgici o protesici, ma è associata a importanti limitazioni funzionali ed estetiche, tra cui difficoltà nella masticazione con possibile compromissione dello stato nutrizionale, alterazioni della fonazione, un impatto estetico negativo con ripercussioni sull’autostima e sulle relazioni sociali, nonché una perdita ossea progressiva, che nel tempo può determinare modificazioni della struttura facciale.
Conseguenze del rifiuto:
Qualora il paziente decida di non sottoporsi alla procedura proposta né ad alcuna delle alternative disponibili, tale scelta può comportare una serie di implicazioni cliniche e funzionali rilevanti. In assenza di un trattamento riabilitativo, si può verificare una compromissione della funzione masticatoria, con difficoltà nell’assunzione di cibi solidi e possibili ripercussioni sullo stato nutrizionale. La mancanza di elementi dentari può inoltre determinare alterazioni della fonazione, con problemi di pronuncia e difficoltà nella comunicazione quotidiana.
Nel tempo, l’assenza di denti o di impianti comporta una atrofia ossea progressiva, in quanto viene meno la normale stimolazione dell’osso alveolare, con conseguente accelerazione del riassorbimento osseo. Tale processo può determinare cambiamenti estetici del volto, quali riduzione dell’altezza facciale, accentuazione delle rughe e un aspetto complessivamente più invecchiato, dovuti al collasso delle strutture di supporto. A queste modificazioni possono associarsi anche ripercussioni psicologiche negative, con effetti sull’autostima, tendenza all’isolamento sociale e possibile insorgenza di ansia o depressione.
Una masticazione inefficace può favorire la comparsa di disturbi digestivi, legati all’ingestione di alimenti non adeguatamente triturati, e l’alterazione dell’equilibrio occlusale e della funzione masticatoria può contribuire allo sviluppo di disfunzioni temporo-mandibolari. È pertanto importante considerare che la rinuncia a qualsiasi trattamento può determinare un peggioramento significativo della qualità di vita. Per questo motivo si raccomanda di discutere in modo approfondito con il proprio odontoiatra tutte le opzioni terapeutiche disponibili, al fine di individuare la soluzione più idonea in relazione alle proprie condizioni di salute e alle esigenze individuali.
Consenso Informato Implantologia osteointegrata a carico immediato su 4 impianti: Indicazioni pre e post-procedura
Cosa fare prima:
Per prepararsi in modo adeguato alla procedura di implantologia osteointegrata a carico immediato su quattro impianti è necessario attenersi scrupolosamente alle indicazioni pre-operatorie fornite. Prima dell’intervento è prevista una consultazione pre-operatoria approfondita, durante la quale l’odontoiatra valuta lo stato di salute generale, la storia clinica e le aspettative del paziente in relazione al trattamento; in questa fase è fondamentale fornire informazioni complete e veritiere su eventuali patologie croniche, allergie note e farmaci assunti abitualmente.
Ai fini di una corretta pianificazione chirurgica possono essere richiesti esami diagnostici, quali radiografie o tomografia computerizzata, necessari per valutare con precisione la quantità e la qualità dell’osso disponibile, che dovranno essere eseguiti nei tempi indicati dal professionista. Particolare attenzione deve essere posta alla gestione della terapia farmacologica, poiché farmaci come anticoagulanti o antiaggreganti possono influenzare il rischio di sanguinamento; tutti i farmaci in uso devono essere comunicati al medico, che potrà valutare eventuali modifiche o sospensioni temporanee sotto adeguata supervisione. È inoltre essenziale un’accurata anamnesi allergologica, al fine di identificare eventuali allergie a farmaci, anestetici o materiali odontoiatrici e prevenire reazioni avverse. Una igiene orale scrupolosa nei giorni precedenti l’intervento, eventualmente supportata da una seduta di igiene professionale, contribuisce a ridurre il rischio di infezioni post-operatorie.
Qualora sia prevista sedazione cosciente o anestesia generale, è necessario osservare un digiuno di almeno sei-otto ore prima della procedura, secondo le indicazioni ricevute. Il fumo e l’assunzione di alcol devono essere sospesi almeno nelle quarantotto ore precedenti l’intervento, poiché possono compromettere i processi di guarigione. Il giorno della procedura è consigliato presentarsi con abbigliamento comodo, evitando gioielli, e organizzare la presenza di un accompagnatore, in quanto la sedazione può ridurre temporaneamente la capacità di guidare. È infine indispensabile attenersi a tutte le istruzioni personalizzate fornite dal medico, inclusa l’eventuale assunzione di farmaci pre-operatori prescritti.
Cosa fare dopo:
Dopo l’intervento, il rispetto delle indicazioni post-operatorie è determinante per favorire una guarigione ottimale e ridurre il rischio di complicanze. È possibile avvertire dolore, gonfiore o infiammazione nella zona trattata, che devono essere gestiti mediante l’assunzione regolare dei farmaci analgesici e antinfiammatori prescritti. Qualora venga indicata una terapia antibiotica, è fondamentale completare l’intero ciclo secondo dosi e tempi stabiliti, al fine di prevenire infezioni. L’applicazione di impacchi di ghiaccio sulla zona esterna interessata, per circa quindici minuti ogni ora nelle prime ventiquattro ore, aiuta a contenere edema e gonfiore.
È raccomandato un riposo adeguato nelle prime ventiquattro-quarantotto ore, evitando sforzi fisici. L’alimentazione deve essere inizialmente morbida o liquida, con cibi nutrienti e a temperatura ambiente, per non traumatizzare le aree operate. L’igiene orale deve essere mantenuta con particolare delicatezza, evitando i siti chirurgici e utilizzando eventuali collutori antibatterici solo se prescritti. È necessario seguire con attenzione tutte le indicazioni specifiche fornite dall’odontoiatra e presentarsi regolarmente alle visite di controllo, utili a monitorare il decorso post-operatorio e la stabilità della protesi.
Cosa evitare:
Nel periodo successivo all’intervento è importante evitare comportamenti che possano interferire con la guarigione. Devono essere evitati fumo e alcol per almeno due settimane, poiché rallentano la cicatrizzazione e aumentano il rischio infettivo. È opportuno astenersi dal consumo di alimenti duri, croccanti, piccanti o molto caldi, che potrebbero irritare o danneggiare i tessuti chirurgici, così come da attività fisica intensa per almeno tre-cinque giorni, per non favorire sanguinamenti o gonfiore.
È necessario non manipolare le zone operate con dita o lingua, evitare l’uso di cannucce e non effettuare risciacqui vigorosi nelle prime ventiquattro ore, per non dislocare i coaguli. Non devono essere assunti farmaci non prescritti, poiché potrebbero interferire con la guarigione o con la terapia in corso, ed è consigliabile evitare fonti di calore quali bagni caldi, saune o esposizione prolungata al sole nei primi giorni.
A cosa prestare attenzione:
Durante il periodo post-operatorio è essenziale prestare attenzione ad alcuni segni e sintomi che richiedono un contatto tempestivo con il medico. Un sanguinamento eccessivo o persistente che non si riduce con una lieve pressione esercitata con una garza sterile oltre due ore, un dolore intenso non controllato dai farmaci prescritti, un gonfiore che aumenta dopo settantadue ore, una febbre superiore a 38 °C, la presenza di secrezione purulenta o cattivo odore dalla zona operata, difficoltà nella deglutizione o nella respirazione, intorpidimento o formicolio persistente, reazioni allergiche quali eruzioni cutanee, prurito, gonfiore del volto o difficoltà respiratorie, una limitazione persistente dell’apertura della bocca o la percezione di una protesi instabile o di problemi di occlusione devono essere immediatamente segnalati all’odontoiatra o, nei casi più gravi, ai servizi di emergenza. L’osservanza rigorosa di tutte queste indicazioni e una comunicazione costante con il professionista sanitario rappresentano condizioni essenziali per il successo del trattamento e per la tutela della salute e del benessere del paziente.
