Consenso informato alla procedura di Trattamento laser per gengivite e parodontite
Hai bisogno di un modulo di consenso informato per la procedura di Trattamento laser per gengivite e parodontite? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Trattamento laser per gengivite e parodontite è un Trattamento, talvolta denominato anche "Terapia parodontale laser assistita" o "Laserterapia gengivale", che rientra nell'area specialistica di Odontoiatria. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "24.39 Altri interventi sulla gengiva, 24.99 Altri interventi sui denti".
Consenso Informato Trattamento laser per gengivite e parodontite: Illustrazione grafica
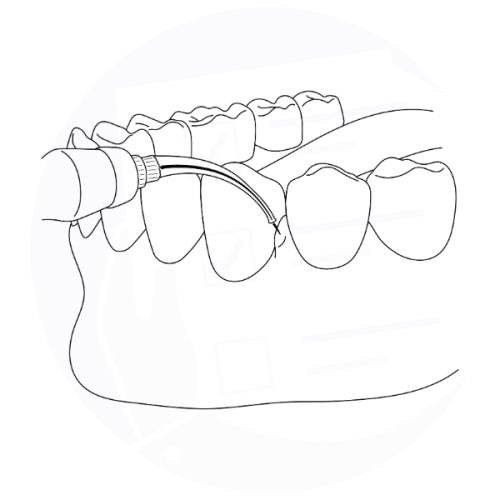
Trattamento laser per gengivite e parodontite: la sonda laser viene inserita tra dente e gengiva per ridurre l'infiammazione e decontaminare la zona.

Il trattamento laser, applicato dopo la rimozione manuale di tartaro e placca, decontamina gengive e radici dentali, eliminando batteri e stimolando la guarigione.
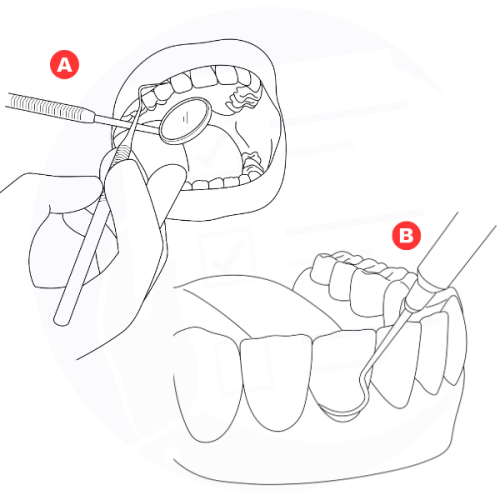
Il trattamento laser per gengivite e parodontite può seguire l'igiene dentale professionale (A) ed eventualmente la levigatura radicolare (B), completando la decontaminazione.
Consenso Informato Trattamento laser per gengivite e parodontite: Descrizione della procedura
Cosa è:
Il trattamento laser per gengivite e parodontite, noto anche come laserterapia parodontale o terapia parodontale laser assistita, è una procedura odontoiatrica che utilizza la luce laser per trattare le malattie parodontali. Si tratta di un trattamento minimamente invasivo, volto a rimuovere i tessuti infetti e le tasche parodontali senza ricorrere all’uso di strumenti chirurgici tradizionali. Durante la procedura, il laser viene guidato nei solchi gengivali, eliminando i batteri e i tessuti infiammati e stimolando la guarigione dei tessuti sani. Il laser agisce anche coagulando i vasi sanguigni, riducendo così il sanguinamento e favorendo la rigenerazione del tessuto parodontale.
A cosa serve:
Il trattamento laser è utilizzato per trattare la gengivite e la parodontite, due condizioni infiammatorie che interessano le gengive e le strutture di supporto dei denti. La finalità principale è ridurre l’infiammazione gengivale, eliminare i batteri nocivi e favorire la rigenerazione dei tessuti parodontali. Questa procedura può contribuire a prevenire la progressione della malattia parodontale, evitando la perdita di denti e migliorando la salute orale complessiva. È spesso indicata quando i trattamenti convenzionali, come la pulizia profonda (scaling) o il curettage, non sono sufficienti.
Che natura ha:
La laserterapia parodontale è una procedura minimamente invasiva e non distruttiva, in quanto non comporta la rimozione di tessuti sani. Non è generalmente dolorosa, poiché il laser tende a ridurre l'irritazione e il disagio. Tuttavia, è possibile che venga applicato un anestetico locale per garantire il massimo comfort del paziente. Il trattamento non richiede l’uso di farmaci sistemici, come antibiotici, anche se può essere associato a terapie coadiuvanti in alcuni casi.
Cosa comporta:
Il trattamento interessa principalmente le gengive e le tasche parodontali, ossia lo spazio tra la gengiva e il dente, dove si accumulano placca e tartaro. Durante la procedura, il laser viene applicato per pulire questi spazi e per eliminare i batteri e i tessuti infiammati. La laserterapia favorisce inoltre la coagulazione dei tessuti, riducendo sanguinamento e gonfiore. Il paziente può avvertire un leggero calore o formicolio durante il trattamento, ma non dovrebbe esserci un dolore significativo.
Quanto dura:
La durata del trattamento laser per gengivite e parodontite può variare a seconda della gravità della condizione e del numero di aree da trattare. Generalmente, ogni seduta può durare da 30 minuti a 1 ora. In caso di parodontite avanzata, potrebbero essere necessarie più sedute, distribuite nell'arco di diverse settimane. La durata complessiva del trattamento dipende dalla risposta del paziente alla terapia e dalla necessità di ulteriori interventi di mantenimento per garantire il successo a lungo termine.
Consenso Informato Trattamento laser per gengivite e parodontite: Benefici attesi
Cosa aspettarsi:
Il trattamento laser per gengivite e parodontite rappresenta una procedura sempre più utilizzata in ambito odontoiatrico per i suoi molteplici vantaggi. È tuttavia essenziale considerare che i risultati possono variare in relazione alla gravità della patologia e alla risposta individuale del paziente.
L’impiego del laser consente una riduzione dell’infiammazione gengivale, grazie all’eliminazione dei batteri e dei tessuti infiammati. Nelle settimane successive al trattamento si osserva generalmente una diminuzione significativa di rossore, gonfiore e sanguinamento gengivale.
Il trattamento contribuisce inoltre alla riduzione delle tasche parodontali, ossia degli spazi patologici tra gengiva e dente causati dall’infezione. Nei pazienti con malattia parodontale lieve o moderata è realistico attendersi una riduzione media delle tasche di circa 1–2 mm, con conseguente miglioramento e stabilizzazione della salute parodontale.
Il laser favorisce la guarigione dei tessuti gengivali e può, in alcuni casi, stimolare una parziale rigenerazione dell’osso perduto; tale effetto risulta tuttavia più contenuto rispetto a quello ottenibile con tecniche rigenerative avanzate. Questo processo contribuisce alla stabilità a lungo termine degli elementi dentari.
Rispetto alla chirurgia parodontale tradizionale, la procedura risulta meno invasiva, con minore dolore post-operatorio, ridotto sanguinamento e tempi di guarigione generalmente più rapidi, rendendola indicata per i pazienti che desiderano evitare interventi chirurgici più complessi.
In molti casi, la laserterapia può comportare una riduzione o eliminazione dell’uso di antibiotici sistemici, limitando così il rischio di effetti collaterali correlati a tali farmaci.
Nel complesso, la diminuzione dell’infiammazione e la prevenzione della progressione della malattia determinano un miglioramento della salute orale nel lungo periodo, con possibile riduzione del rischio di complicanze sistemiche associate alla parodontite, quali patologie cardiovascolari o diabete.
Le evidenze scientifiche indicano un tasso di successo compreso tra il 70% e l’85% nei pazienti con malattia parodontale lieve o moderata, a condizione che vengano rispettate scrupolosamente le indicazioni post-trattamento e mantenuta un’adeguata igiene orale. Nei casi di parodontite avanzata, l’efficacia può risultare più limitata e rendere necessarie terapie complementari o ulteriori sedute.
Tra i principali limiti va considerata la rigenerazione ossea limitata, soprattutto nei casi di parodontite avanzata, rispetto a procedure quali innesti ossei o tecniche rigenerative più complesse.
Il successo a lungo termine dipende in modo determinante dal mantenimento di una rigorosa igiene orale domiciliare e dall’esecuzione di controlli periodici. In assenza di tali condizioni, i benefici ottenuti possono ridursi nel tempo.
Infine, l’efficacia del trattamento è variabile in base alla gravità della malattia e alle condizioni sistemiche del paziente. In presenza di parodontite avanzata o di patologie concomitanti, come diabete non controllato, la sola laserterapia potrebbe non essere sufficiente e potrebbe rendersi necessario integrare il trattamento con procedure chirurgiche o farmacologiche.
In sintesi, il trattamento laser per gengivite e parodontite offre benefici significativi, in particolare nella riduzione dell’infiammazione e delle tasche parodontali, con risultati più favorevoli nelle forme meno avanzate. Permangono tuttavia limiti legati alla rigenerazione ossea e alla necessità di una costante collaborazione del paziente nel mantenimento dell’igiene orale.
Consenso Informato Trattamento laser per gengivite e parodontite: Rischi e complicanze potenziali
Cosa può andare storto:
Il trattamento laser per gengivite e parodontite è generalmente considerato sicuro e ben tollerato, con un rischio di complicanze inferiore rispetto a procedure chirurgiche più invasive. Come per qualsiasi atto sanitario, tuttavia, non è possibile escludere la comparsa di effetti collaterali, complicanze generali, complicanze specifiche legate all’uso del laser e, in casi rari, eventi di natura sistemica.
Quanto agli effetti collaterali (reazioni non gravi e di breve durata), dopo la procedura può manifestarsi dolore o lieve disagio locale, talvolta descritto come sensazione di calore nell’area trattata. Si tratta generalmente di sintomi modesti e transitori, che si risolvono entro pochi giorni, con una frequenza stimata tra il 30% e il 50% dei pazienti.
È possibile osservare un gonfiore gengivale lieve, nelle ore o nei giorni successivi, destinato a ridursi spontaneamente, con una probabilità stimata del 20–30%.
Può inoltre verificarsi un sanguinamento lieve, durante o subito dopo il trattamento; tale evento è solitamente contenuto grazie all’effetto coagulante del laser e interessa circa il 5–10% dei pazienti.
Alcuni soggetti riferiscono irritazione o secchezza gengivale, condizioni temporanee che coinvolgono circa il 10–15% dei casi.
Quanto alle complicanze generali (non specifiche del laser), come in ogni trattamento odontoiatrico, sussiste un rischio di infezione post-operatoria, sebbene ridotto dall’azione battericida del laser; la probabilità è inferiore all’1%, soprattutto nei pazienti con adeguata igiene orale.
Sono possibili, seppur rare, reazioni allergiche all’anestesia locale, quali gonfiore o manifestazioni cutanee, con incidenza inferiore all’1%.
Un uso improprio dello strumento può determinare danni ai tessuti sani circostanti; tale evenienza è molto rara (meno dell’1%) quando la procedura è eseguita da operatori esperti.
Quanto alle complicanze specifiche della procedura, in alcuni pazienti, in particolare in presenza di parodontite avanzata, può verificarsi recessione gengivale, con maggiore esposizione delle radici dentarie. Questa eventualità, più frequente nei quadri di infiammazione cronica severa, è stimata nel 10–15% dei casi.
Raramente il laser può indurre alterazioni della pigmentazione gengivale, con comparsa di aree più scure (iperpigmentazione) o più chiare (depigmentazione), con una probabilità dell’1–3%.
In caso di utilizzo non corretto, è teoricamente possibile un danno al tessuto osseo sottostante, con compromissione della stabilità dentale; si tratta di un evento estremamente raro, con probabilità inferiore allo 0,5%.
Quanto ai rischi sistemici, l’anestesia locale, pur essendo generalmente sicura, può in rari casi determinare reazioni sistemiche, quali tachicardia, ipotensione o episodi vasovagali, con incidenza inferiore all’1%. Nei pazienti con allergie note o patologie preesistenti, il rischio può aumentare, ma viene gestito mediante adeguate precauzioni pre-procedurali.
In soggetti immunocompromessi o affetti da patologie sistemiche, come diabete non controllato, esiste un rischio potenziale di infezioni sistemiche, comunque raro e stimato inferiore allo 0,1%, anche in considerazione dell’effetto battericida del laser.
Nei pazienti con patologie cardiache o disturbi della coagulazione non diagnosticati o non adeguatamente controllati, può sussistere un lieve rischio di complicanze cardiache o emorragiche, con probabilità inferiore allo 0,1% se il paziente è adeguatamente monitorato.
Il rischio per la vita associato alla laserterapia parodontale è considerato praticamente inesistente nei soggetti privi di gravi patologie preesistenti; nei casi eccezionali di reazioni avverse severe, la probabilità di esito fatale è stimata inferiore allo 0,01%.
In conclusione, il trattamento laser per gengivite e parodontite presenta un profilo di sicurezza favorevole, con effetti collaterali generalmente lievi e complicanze gravi rare o estremamente rare. Resta comunque essenziale che il paziente sia adeguatamente informato circa i possibili rischi, pur essendo molto bassa la probabilità di eventi sistemici o di particolare gravità.
Consenso Informato Trattamento laser per gengivite e parodontite: Controindicazioni
Relative:
Le controindicazioni al trattamento laser per gengivite e parodontite si distinguono in relative e assolute, in base alla condizione clinica del paziente e alla compatibilità con la procedura. La loro corretta individuazione è fondamentale per garantire la sicurezza del trattamento.
Le controindicazioni relative comprendono situazioni in cui la procedura può essere eseguita solo dopo un’attenta valutazione clinica. In tali casi il trattamento non è escluso in modo definitivo, ma richiede una ponderazione individuale del rapporto tra benefici e rischi, con eventuale adozione di precauzioni specifiche, modifica del protocollo o posticipo dell’intervento.
Rientra tra queste condizioni il diabete non controllato, che può comportare ritardi di guarigione e maggiore rischio di infezioni; il trattamento è possibile solo dopo adeguato controllo glicemico e con monitoraggio post-operatorio accurato.
Il fumo riduce la capacità di guarigione dei tessuti parodontali e può diminuire l’efficacia della laserterapia; pur non rappresentando una controindicazione assoluta, si raccomanda la sospensione prima e dopo la procedura.
Le malattie autoimmuni o le immunodeficienze (come lupus o HIV) possono aumentare il rischio infettivo e rallentare la guarigione; il medico valuterà l’opportunità del trattamento e potrà prevedere misure preventive, quali terapia antibiotica.
In gravidanza, sebbene il laser sia generalmente considerato sicuro, si tende a evitare trattamenti odontoiatrici invasivi nel primo trimestre, salvo necessità; qualora indispensabile, la procedura è preferibilmente eseguita nel secondo trimestre con adeguate precauzioni.
L’assunzione di anticoagulanti (ad esempio warfarin o clopidogrel) comporta un maggior rischio emorragico; potrà rendersi necessario un adeguamento temporaneo della terapia o una modifica delle modalità operative.
Nei casi di parodontite avanzata con significativa perdita ossea, la sola laserterapia può non risultare sufficiente e potrà essere indicata in associazione ad altre terapie, ma non come trattamento esclusivo.
Anche la terapia con farmaci fotosensibilizzanti (come tetracicline o alcuni antipsicotici) può aumentare la sensibilità alla luce laser, con potenziale rischio di danno tissutale; in tali casi può essere valutata una sospensione temporanea del farmaco.
Assolute:
Le controindicazioni assolute sono condizioni in cui il trattamento laser non deve essere eseguito, poiché comporterebbe rischi significativi per la salute. Il paziente dichiara di aver compreso tali condizioni e, al momento della sottoscrizione, di escluderne la presenza.
L’epilessia non controllata rappresenta una controindicazione assoluta, per il rischio di crisi scatenate dagli stimoli luminosi o strumentali durante la procedura.
I pazienti portatori di dispositivi elettronici impiantabili (come pacemaker o defibrillatori) possono essere esposti al rischio di interferenze o malfunzionamenti legati all’energia del laser; in tali casi il trattamento è controindicato.
Una allergia nota ai materiali utilizzati, quali anestetici locali o disinfettanti, soprattutto se di tipo grave o anafilattico, costituisce motivo di esclusione della procedura.
Le malattie sistemiche gravi e non controllate, quali insufficienza cardiaca o aritmie severe, patologie respiratorie avanzate o insufficienza renale terminale, rappresentano controindicazioni assolute, poiché il trattamento potrebbe aggravare la condizione generale.
La presenza di neoplasie maligne attive nel distretto orale controindica la laserterapia, per il possibile rischio di interferenza con terapie oncologiche in corso o di stimolazione cellulare indesiderata.
Infine, patologie oculari gravi, come retinopatie o glaucoma, costituiscono controindicazione assoluta in considerazione dell’emissione di radiazioni luminose intense che potrebbero aggravare la condizione visiva.
In conclusione, il trattamento laser per gengivite e parodontite è indicato nella maggior parte dei pazienti, ma richiede una valutazione clinica accurata per identificare eventuali condizioni che ne limitino o ne escludano l’esecuzione. Le controindicazioni relative impongono una valutazione personalizzata, mentre quelle assolute rendono necessario evitare la procedura per tutelare la sicurezza del paziente.
Consenso Informato Trattamento laser per gengivite e parodontite: Alternative disponibili
Possibili alternative:
Al trattamento laser per gengivite e parodontite si affiancano diverse opzioni terapeutiche, ciascuna con caratteristiche specifiche. Tra le principali alternative vi è la terapia non chirurgica tradizionale (scaling e root planing), che consiste in una detartrasi profonda delle superfici dentali e radicolari, effettuata con strumenti manuali o ultrasonici, finalizzata alla rimozione di placca e tartaro al di sotto del margine gengivale.
Nei casi più avanzati può essere indicata la chirurgia parodontale tradizionale, come la chirurgia a lembo o gli innesti ossei e tissutali, finalizzata alla riduzione delle tasche parodontali e alla rigenerazione dei tessuti perduti.
In alcune situazioni può essere proposta una farmacoterapia topica o sistemica, mediante antibiotici o agenti antimicrobici, per controllare infezione e infiammazione.
Un’ulteriore opzione è la terapia fotodinamica, che utilizza un agente fotosensibilizzante attivato da una luce specifica per distruggere i batteri presenti nelle tasche parodontali.
Nei quadri meno gravi può risultare sufficiente un approccio conservativo basato su monitoraggio clinico periodico e rigorosa igiene orale domiciliare, senza ricorso a procedure invasive.
Principali differenze:
Le differenze tra il trattamento laser e le alternative riguardano principalmente efficacia, grado di invasività, tempi di recupero e profilo di sicurezza.
La terapia non chirurgica tradizionale è efficace nella rimozione di placca e tartaro ed è generalmente meno costosa; tuttavia può risultare meno efficace nelle tasche profonde e talvolta richiedere un successivo intervento chirurgico. Rispetto al laser può comportare maggiore disagio e richiedere un impegno più intenso nell’igiene post-trattamento.
La chirurgia parodontale tradizionale è indicata nelle forme gravi con tasche profonde e significativa perdita ossea; presenta però maggiore invasività, tempi di guarigione più lunghi e un rischio più elevato di dolore post-operatorio. Il laser, al contrario, è generalmente meno invasivo e associato a recupero più rapido.
La farmacoterapia può ridurre infezione e infiammazione, ma l’uso prolungato di antibiotici può favorire resistenze batteriche ed effetti collaterali sistemici. Il laser agisce localmente e può ridurre la necessità di terapia antibiotica sistemica.
La terapia fotodinamica è minimamente invasiva e battericida, con basso rischio di complicanze; tuttavia la sua efficacia può essere limitata nelle parodontiti avanzate, mentre il laser risulta generalmente più efficace nei casi complessi e nel favorire la guarigione dei tessuti.
Il solo monitoraggio con igiene orale rappresenta un approccio non invasivo e privo di effetti collaterali, ma può non essere sufficiente nelle forme avanzate, con rischio di progressione della malattia. A differenza di questo approccio conservativo, il laser costituisce un trattamento attivo.
Conseguenze del rifiuto:
Il mancato trattamento della parodontite può determinare una progressione della malattia, con incremento dell’infiammazione, perdita progressiva di osso di supporto e, nei casi più gravi, mobilità dentale fino alla perdita degli elementi dentari.
Sono descritte associazioni tra parodontite non trattata e aumento del rischio di patologie sistemiche, quali malattie cardiovascolari, diabete e complicanze in gravidanza.
Il paziente può inoltre sviluppare dolore, sanguinamento gengivale e alitosi persistente, con peggioramento del comfort orale.
La mancata gestione della patologia può infine compromettere la salute dei denti e dei tessuti circostanti, riducendo la qualità della vita e rendendo necessari in futuro interventi più invasivi, complessi e onerosi.
In sintesi, l’assenza di trattamento può comportare complicanze locali e sistemiche e aumentare la probabilità di dover ricorrere a procedure chirurgiche più impegnative.
Consenso Informato Trattamento laser per gengivite e parodontite: Indicazioni pre e post-procedura
Cosa fare prima:
Prima di sottoporsi al trattamento laser per gengivite e parodontite è necessario attenersi ad alcune indicazioni volte a garantire sicurezza ed efficacia. È fondamentale informare il medico circa eventuali patologie preesistenti, quali diabete, cardiopatie o malattie autoimmuni, nonché segnalare tutte le terapie in corso, in particolare l’assunzione di anticoagulanti, antiaggreganti, antibiotici o farmaci fotosensibilizzanti.
Nelle 24 ore precedenti la procedura si raccomanda di evitare fumo e consumo di alcol, poiché possono interferire con i processi di guarigione e aumentare il rischio di complicanze. È inoltre importante eseguire un’accurata igiene orale domiciliare, utilizzando spazzolino, filo interdentale e, se indicato, collutorio antisettico, al fine di ridurre la carica batterica.
Non devono essere assunti farmaci non prescritti, in particolare aspirina o FANS, che possono incrementare il rischio di sanguinamento, salvo diversa indicazione medica. Qualora sia prevista anestesia locale o il paziente avverta particolare ansia, può essere opportuno organizzare la presenza di un accompagnatore per il rientro a domicilio.
Cosa fare dopo:
Dopo la procedura è essenziale seguire scrupolosamente le indicazioni fornite dal professionista. Occorre mantenere una corretta igiene orale, utilizzando uno spazzolino morbido e il filo interdentale con cautela nelle aree trattate; può essere consigliato un collutorio antibatterico per prevenire infezioni.
In caso di lieve dolore o gonfiore, possono essere assunti analgesici come il paracetamolo, evitando i FANS se non espressamente autorizzati. L’applicazione esterna di ghiaccio può contribuire a ridurre l’edema. È raccomandato un adeguato riposo ed è opportuno evitare sforzi fisici intensi nelle prime 24–48 ore, per favorire una guarigione ottimale.
Devono essere programmati e rispettati i controlli periodici, al fine di monitorare l’evoluzione clinica e intervenire tempestivamente in caso di necessità.
Cosa evitare:
Nelle settimane successive al trattamento è necessario evitare comportamenti che possano ostacolare la guarigione. Il fumo deve essere sospeso per almeno 2–3 settimane, in quanto rallenta la riparazione dei tessuti e aumenta il rischio di complicanze.
Per i primi 3–7 giorni è consigliata una dieta morbida e tiepida, evitando cibi duri, croccanti, piccanti o molto caldi che potrebbero irritare le gengive trattate. È inoltre opportuno non utilizzare cannucce e non effettuare risciacqui vigorosi, poiché tali azioni possono esercitare pressione sulle aree trattate.
Non devono essere assunti farmaci non autorizzati, in particolare anticoagulanti o aspirina, senza preventiva consultazione medica.
A cosa prestare attenzione:
Nel periodo post-operatorio è importante monitorare eventuali segni di possibile complicanza. Deve essere contattato tempestivamente il medico in caso di sanguinamento eccessivo o persistente oltre 24 ore, dolore intenso o protratto oltre 48 ore, gonfiore marcato con aumento di rossore o dolore, comparsa di febbre o malessere generale suggestivi di infezione sistemica.
È inoltre opportuno segnalare tempestivamente un’eventuale mobilità dentale eccessiva, che potrebbe indicare una problematica strutturale o una progressione della malattia parodontale.
Il rispetto di tali indicazioni contribuisce a favorire una corretta guarigione e a ridurre il rischio di complicanze post-procedurali.
