Consenso informato alla procedura di Trattamento fisioterapico
Hai bisogno di un modulo di consenso informato per la procedura di Trattamento fisioterapico? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Trattamento fisioterapico è un Trattamento, talvolta denominato anche "Fisioterapia manuale o strumentale", che rientra nell'area specialistica di Medicina fisica e riabilitativa. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "93 Terapia fisica, terapia respiratoria, riabilitazione e procedure correlate".
Consenso Informato Trattamento fisioterapico: Illustrazione grafica
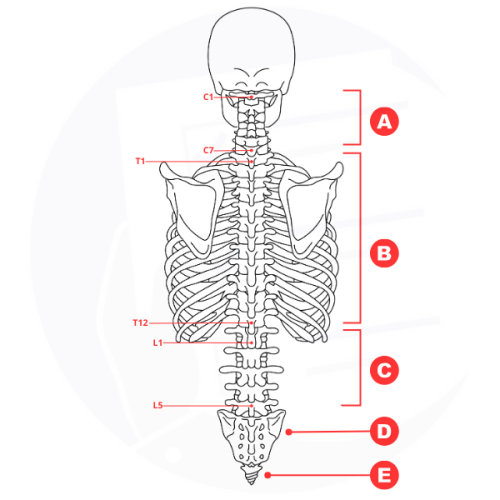
Struttura della colonna vertebrale: cervicale (A), toracica (B), lombare (C), sacrale (D) e coccigea (E), con relative vertebre evidenziate.

Tecnica di manipolazione manuale durante una sessione di fisioterapia per migliorare la mobilità articolare e ridurre il dolore.
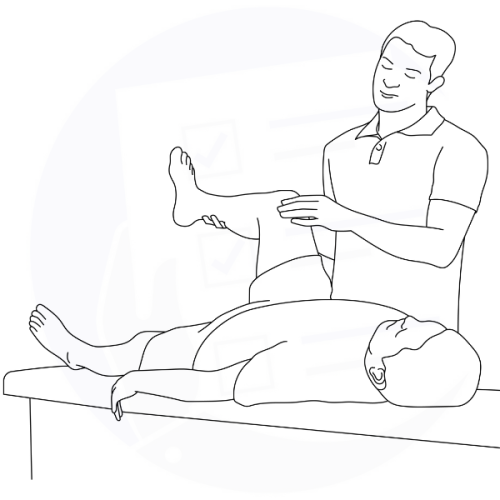
Fisioterapista esegue una mobilizzazione passiva dell'articolazione del ginocchio per migliorare la mobilità e alleviare il dolore.
Consenso Informato Trattamento fisioterapico: Descrizione della procedura
Cosa è:
Il trattamento fisioterapico consiste in un insieme di interventi terapeutici e riabilitativi personalizzati, definiti sulla base delle specifiche esigenze del paziente, finalizzati a migliorare o ripristinare la funzionalità corporea compromessa da patologie, eventi traumatici o condizioni croniche. Il trattamento può comprendere tecniche manuali, esercizi terapeutici e, quando indicato, l’impiego di terapie fisiche strumentali.
Il fisioterapista effettua inizialmente una valutazione clinico-funzionale per elaborare un piano terapeutico individuale, che può includere manipolazioni e mobilizzazioni articolari, massoterapia, kinesiterapia attiva o passiva e terapie fisiche come TENS, ultrasuoni o magnetoterapia. Durante le sedute il paziente viene assistito nell’esecuzione di movimenti specifici oppure sottoposto a manovre manuali mirate al trattamento delle aree interessate. In alcuni casi possono essere utilizzati ausili o dispositivi, quali fasciature funzionali o apparecchiature elettromedicali.
A cosa serve:
Il trattamento fisioterapico ha l’obiettivo di ridurre il dolore, migliorare la mobilità articolare, rinforzare la muscolatura, favorire il recupero funzionale e prevenire complicanze legate all’immobilità o a squilibri posturali. Può essere indicato nel trattamento di numerose condizioni cliniche, tra cui patologie muscolo-scheletriche come lombalgia, cervicalgia e tendinopatie, esiti di interventi chirurgici ortopedici, patologie neurologiche quali ictus o sclerosi multipla, traumi sportivi e disturbi posturali o alterazioni biomeccaniche.
Che natura ha:
Il trattamento fisioterapico è non invasivo e si fonda prevalentemente su tecniche manuali ed esercizi guidati. In alcune situazioni può risultare lievemente doloroso, soprattutto in presenza di rigidità articolare o processi infiammatori acuti. L’eventuale utilizzo di terapie fisiche strumentali, come TENS o ultrasuoni, avviene mediante applicazione superficiale sulla cute, senza penetrazione dei tessuti.
Cosa comporta:
Il trattamento può coinvolgere diversi distretti corporei, in relazione alla condizione clinica da trattare, interessando muscoli, articolazioni, tessuti molli e, in taluni casi, strutture neurologiche. Intensità ed estensione delle tecniche vengono adattate alle necessità cliniche e alla tolleranza del paziente. Nel corso o dopo le sedute possono comparire effetti transitori, quali indolenzimento muscolare o sensazione di affaticamento.
Quanto dura:
La durata di ciascuna seduta è generalmente compresa tra 30 e 60 minuti, in funzione del tipo di trattamento effettuato. Il percorso riabilitativo complessivo prevede un numero variabile di sedute, di norma tra 6 e 12, distribuite nell’arco di settimane o mesi, secondo il piano terapeutico concordato e in relazione al raggiungimento degli obiettivi clinici stabiliti.
Consenso Informato Trattamento fisioterapico: Benefici attesi
Cosa aspettarsi:
Il trattamento fisioterapico è finalizzato a favorire il recupero e il mantenimento della funzionalità corporea, offrendo benefici che possono variare in relazione alla condizione clinica di partenza, al grado di collaborazione del paziente e alle caratteristiche specifiche del programma terapeutico adottato.
Tra i principali risultati che possono essere ottenuti rientra la riduzione del dolore, sia acuto sia cronico, mediante l’impiego di tecniche manuali, esercizi terapeutici e, quando indicato, terapie fisiche strumentali. L’efficacia nel controllo del dolore risulta variabile e, in base alla patologia trattata e alla cronicità del disturbo, può interessare indicativamente il 60–80% dei pazienti.
Un ulteriore beneficio atteso è il miglioramento della mobilità articolare, con possibilità di ripristinare o incrementare in modo significativo l’ampiezza dei movimenti, soprattutto nei casi di rigidità post-traumatica o post-operatoria. Nei pazienti che seguono con regolarità il piano terapeutico, circa il 70–90% riferisce progressi apprezzabili in termini di flessibilità e mobilità.
Il trattamento favorisce inoltre il rinforzo muscolare e la stabilizzazione articolare, contribuendo a migliorare il sostegno delle articolazioni e la stabilità complessiva del corpo. Questo aspetto risulta particolarmente rilevante nei percorsi post-operatori e nei soggetti con debolezza muscolare, con una risposta positiva osservabile indicativamente nell’80–90% dei casi.
Un obiettivo centrale della fisioterapia è il recupero funzionale, che consente al paziente di riprendere con maggiore autonomia le attività quotidiane, lavorative o sportive. La probabilità di ottenere un recupero funzionale considerato soddisfacente si colloca mediamente tra il 70% e l’85%, in funzione della gravità iniziale della condizione e del coinvolgimento attivo del paziente nel percorso riabilitativo.
Nei soggetti a rischio di rigidità articolare, perdita di massa muscolare o alterazioni posturali, il trattamento fisioterapico contribuisce anche alla prevenzione delle complicanze, con un impatto positivo sulla qualità di vita complessiva.
Per quanto riguarda i limiti del trattamento, è necessario considerare che i risultati possono variare in base alla gravità e alla cronicità della patologia, nonché alla presenza di eventuali comorbidità. In caso di patologie croniche o degenerative, il trattamento può essere orientato a un miglioramento parziale o al mantenimento della funzionalità residua, senza poter garantire un recupero completo. La collaborazione del paziente riveste un ruolo determinante, poiché il mancato rispetto delle indicazioni terapeutiche o delle norme comportamentali può ridurre significativamente l’efficacia del trattamento. In alcune situazioni, inoltre, la risposta può essere più lenta, rendendo necessario prolungare il percorso riabilitativo o integrare la fisioterapia con ulteriori interventi medici.
Consenso Informato Trattamento fisioterapico: Rischi e complicanze potenziali
Cosa può andare storto:
Il trattamento fisioterapico è considerato generalmente sicuro e ben tollerato. Tuttavia, come avviene per qualsiasi procedura sanitaria, possono verificarsi rischi, complicanze ed effetti collaterali, la cui comparsa e incidenza dipendono dalle caratteristiche individuali del paziente, dalla tecnica utilizzata e dalla condizione clinica di base oggetto del trattamento.
Gli effetti collaterali rappresentano eventi transitori e di lieve entità, che rientrano nella normale risposta dell’organismo alla stimolazione terapeutica. Tra quelli più frequentemente osservati vi è il indolenzimento muscolare nella zona trattata, che può comparire soprattutto dopo tecniche manuali o esercizi intensi, con una probabilità indicativa compresa tra il 10% e il 30%. È possibile inoltre un aumento temporaneo del dolore o della rigidità articolare, riportato in circa il 5–15% dei pazienti. In alcuni casi può manifestarsi arrossamento cutaneo o lieve irritazione, generalmente associati all’utilizzo di dispositivi elettromedicali come TENS o ultrasuoni. Un ulteriore effetto collaterale possibile è rappresentato da affaticamento o debolezza muscolare transitoria, con una probabilità stimata inferiore al 10%.
Le complicanze generali risultano meno frequenti e possono rendere necessaria una rimodulazione del piano terapeutico. Tra queste possono verificarsi vertigini o nausea, talvolta correlate a stimolazioni neuromotorie o a manipolazioni articolari, con un’incidenza stimata intorno al 2–5%. In alcuni pazienti, in particolare in presenza di condizioni infiammatorie acute, può verificarsi un peggioramento temporaneo della sintomatologia dolorosa, riportato in circa il 3–10% dei casi. Più raramente può comparire ipotensione posturale, soprattutto durante tecniche manuali o esercizi intensivi, con una probabilità inferiore all’1%.
Le complicanze specifiche della procedura dipendono dalla tecnica adottata e dal distretto corporeo trattato. Possono includere microlesioni tissutali o ematomi localizzati, generalmente associati a manipolazioni profonde o massaggi intensi, osservabili in circa l’1–2% dei pazienti. Sono inoltre possibili reazioni allergiche a materiali o adesivi, come quelli utilizzati per bendaggi funzionali o kinesiotape, con un’incidenza inferiore allo 0,5%. In rari casi può verificarsi fatica muscolare prolungata, conseguente a sovraccarico durante la kinesiterapia, riportata indicativamente nello 0,5–1% dei casi.
I rischi sistemici sono estremamente rari e risultano per lo più associati alla presenza di comorbidità non diagnosticate o a controindicazioni non rilevate. Tra questi possono verificarsi scompensi cardiovascolari in pazienti fragili o affetti da patologie cardiache non identificate, con una probabilità inferiore allo 0,1%, oppure esacerbazioni di condizioni neurologiche preesistenti, come crisi convulsive in pazienti epilettici, anch’esse eccezionali e con incidenza inferiore allo 0,1%. Per quanto riguarda il rischio per la vita, non risultano segnalati casi significativi di decesso direttamente correlati al trattamento fisioterapico quando questo viene eseguito nel rispetto delle linee guida e delle controindicazioni cliniche.
Al fine di ridurre al minimo i rischi, è fondamentale effettuare una valutazione iniziale accurata, comprensiva dell’analisi delle condizioni cliniche generali, delle eventuali comorbidità e delle controindicazioni. Il trattamento deve essere personalizzato e condotto da un fisioterapista qualificato, e il paziente è tenuto a seguire scrupolosamente le indicazioni terapeutiche, segnalando tempestivamente qualsiasi sintomo anomalo.
Pur in presenza di questi possibili eventi avversi, nella grande maggioranza dei casi i benefici del trattamento fisioterapico superano ampiamente i rischi, rendendo la procedura sicura ed efficace.
Consenso Informato Trattamento fisioterapico: Controindicazioni
Relative:
Il trattamento fisioterapico, pur essendo generalmente sicuro, può risultare controindicato in specifiche condizioni cliniche. Le controindicazioni si distinguono in relative e assolute, in funzione della possibilità di eseguire il trattamento anche adottando particolari precauzioni.
Le controindicazioni relative comprendono situazioni che non impediscono in modo automatico l’esecuzione del trattamento, ma richiedono una valutazione accurata del rapporto rischi/benefici da parte del professionista sanitario. In tali circostanze il fisioterapista può decidere di modificare l’approccio terapeutico, ridurre l’intensità delle tecniche o adottare misure di cautela specifiche.
Rientrano tra le principali controindicazioni relative la presenza di infiammazioni acute o dolore intenso nell’area da trattare, condizioni che potrebbero peggiorare in caso di manovre o esercizi eccessivamente intensi. Sono inoltre comprese le patologie cardiovascolari stabili, come l’ipertensione adeguatamente controllata, che richiedono un monitoraggio durante l’attività fisica. Anche le patologie neurologiche croniche, quali la sclerosi multipla o le neuropatie periferiche, possono necessitare di particolare attenzione poiché alcune stimolazioni potrebbero determinarne una riacutizzazione.
La gravidanza rappresenta una controindicazione relativa in relazione a tecniche che comportano pressione sull’addome o all’utilizzo di apparecchiature elettromedicali, come TENS o ultrasuoni. Ulteriori condizioni che richiedono cautela sono la fragilità ossea, ad esempio in caso di osteoporosi, che impone un approccio manuale delicato per ridurre il rischio di microfratture, e la presenza di disturbi cutanei localizzati, come dermatiti o ferite aperte, che possono controindicare il massaggio o l’applicazione di bendaggi.
Assolute:
Le controindicazioni assolute sono condizioni cliniche che non consentono in alcun caso l’esecuzione del trattamento fisioterapico, a causa di un rischio elevato di danni o complicanze gravi. In presenza di tali situazioni il trattamento deve essere evitato o rinviato fino alla loro risoluzione.
Tra le principali controindicazioni assolute rientrano le fratture ossee non consolidate, che potrebbero essere aggravate da esercizi o manipolazioni, e le infezioni sistemiche o localizzate nella zona da trattare, come ascessi o osteomieliti, per il rischio di diffusione dell’infezione. Il trattamento è controindicato anche in caso di trombosi venosa profonda o embolia polmonare, per il pericolo di mobilizzazione di trombi.
Ulteriori controindicazioni assolute sono rappresentate da processi neoplastici attivi nel distretto da trattare, per il rischio teorico di diffusione cellulare, e dalla presenza di pacemaker o dispositivi cardiaci impiantabili, qualora sia previsto l’utilizzo di apparecchiature elettromedicali. Sono inoltre comprese le patologie cardiovascolari acute, come l’infarto recente o l’angina instabile, che rendono pericoloso qualsiasi intervento riabilitativo, e le patologie neurologiche instabili, quali crisi epilettiche non controllate, che potrebbero essere scatenate o aggravate dal trattamento.
Con la sottoscrizione del consenso informato, il paziente dichiara di essere consapevole delle controindicazioni assolute e di escluderne la presenza, impegnandosi a fornire al fisioterapista tutte le informazioni rilevanti sul proprio stato di salute per consentire una corretta valutazione clinica. In relazione alle controindicazioni relative, il paziente si impegna a rispettare le eventuali precauzioni e le modifiche del trattamento stabilite dal professionista sanitario.
Consenso Informato Trattamento fisioterapico: Alternative disponibili
Possibili alternative:
In relazione alla natura e alla gravità della condizione clinica, al trattamento fisioterapico possono affiancarsi o, in alcuni casi, sostituirsi diverse alternative terapeutiche. Tra queste rientra la farmacoterapia, basata sull’impiego di farmaci antidolorifici, antinfiammatori o miorilassanti, finalizzati principalmente al controllo dei sintomi. Un’ulteriore possibilità è rappresentata dalle terapie strumentali avanzate, quali la radiofrequenza pulsata, la terapia extracorporea a onde d’urto o il laser ad alta intensità, utilizzate in specifici contesti clinici.
Sono inoltre disponibili trattamenti osteopatici o chiropratici, che prevedono approcci manuali mirati al sistema muscolo-scheletrico, e che possono essere considerati in determinate situazioni. Nei casi più gravi o resistenti alle terapie conservative può essere indicato il ricorso a interventi chirurgici, ad esempio in presenza di ernie discali o lesioni legamentose. Un’alternativa di tipo conservativo è costituita da programmi di attività fisica supervisionata o Pilates terapeutico, orientati al miglioramento di forza, flessibilità e postura, sotto la guida di personale qualificato. In situazioni selezionate può infine essere adottata la cd. attesa vigile, che consiste nel monitoraggio della condizione senza interventi attivi, confidando in una possibile risoluzione spontanea.
Principali differenze:
Le diverse alternative si distinguono per modalità di intervento, rischi e benefici. La farmacoterapia può garantire un rapido sollievo sintomatico, ma è associata a possibili effetti collaterali sistemici, come gastriti, ulcere o fenomeni di dipendenza. Le terapie strumentali avanzate risultano meno invasive rispetto alla chirurgia e possono essere utili nei casi refrattari, pur non essendo sempre risolutive e richiedendo la disponibilità di tecnologie specifiche.
I trattamenti osteopatici o chiropratici possono avere un ruolo complementare rispetto alla fisioterapia, ma non sono indicati in tutte le condizioni cliniche, ad esempio in presenza di osteoporosi avanzata o patologie neurologiche. Gli interventi chirurgici possono offrire una soluzione definitiva in alcune situazioni, ma comportano un approccio invasivo, tempi di recupero più lunghi e rischi chirurgici maggiori. L’attività fisica supervisionata risulta utile per il mantenimento della funzionalità, sebbene possa richiedere tempi più prolungati per ottenere risultati significativi. L’attesa vigile, pur essendo priva di rischi diretti, espone al possibile peggioramento o alla cronicizzazione della condizione.
Conseguenze del rifiuto:
Qualora il paziente scelga di non sottoporsi al trattamento fisioterapico, possono verificarsi diverse conseguenze cliniche. Tra queste rientrano il peggioramento della sintomatologia, con aumento del dolore o della rigidità articolare, e una riduzione della funzionalità nelle attività quotidiane, lavorative o sportive. È possibile inoltre l’insorgenza di crisi ricorrenti o forme croniche, che possono rendere più complesso un eventuale trattamento successivo.
Il mancato trattamento può favorire l’instaurarsi di compensazioni posturali o biomeccaniche, responsabili della comparsa di dolore in altri distretti corporei. Nei casi più gravi può determinarsi un rischio di perdita parziale o totale dell’autonomia funzionale.
Alla luce di tali elementi, il paziente è invitato a valutare attentamente le alternative disponibili e le possibili implicazioni, confrontandosi con il fisioterapista o con il medico curante, al fine di individuare il percorso terapeutico più adeguato alle proprie esigenze cliniche.
Consenso Informato Trattamento fisioterapico: Indicazioni pre e post-procedura
Cosa fare prima:
Prima di iniziare il trattamento fisioterapico, il paziente è tenuto a fornire informazioni complete sul proprio stato di salute, segnalando eventuali patologie pregresse, terapie farmacologiche in corso o la comparsa di sintomi recenti. È opportuno presentarsi alla seduta con abbigliamento comodo, che consenta libertà di movimento e permetta un agevole accesso alle aree corporee da trattare. Si raccomanda inoltre di evitare pasti abbondanti nelle due ore precedenti la seduta, al fine di prevenire possibili disagi durante l’attività fisica. Il paziente dovrebbe portare con sé eventuali esami diagnostici già eseguiti, come radiografie o risonanze magnetiche, utili per una corretta definizione del piano terapeutico. È infine fondamentale comunicare l’eventuale stato di gravidanza, la presenza di dispositivi medici impiantabili quali pacemaker, o l’esistenza di allergie note.
Cosa fare dopo:
Al termine del trattamento, è consigliato attenersi scrupolosamente alle indicazioni fornite dal fisioterapista, in particolare per quanto riguarda l’esecuzione di esercizi domiciliari, utili a consolidare e mantenere i benefici ottenuti. È importante idratare adeguatamente l’organismo, soprattutto dopo sedute che includano tecniche manuali o esercizi intensi, per favorire il recupero muscolare. Il paziente è invitato a osservare la zona trattata per l’eventuale comparsa di effetti transitori, come lieve indolenzimento o arrossamento cutaneo, e a limitare sforzi e attività fisica intensa nelle 24 ore successive, salvo diversa indicazione del professionista.
Cosa evitare:
Dopo il trattamento è necessario evitare il sollevamento di pesi e i movimenti bruschi, in particolare se sono state trattate articolazioni o muscolature dolenti. È sconsigliata l’applicazione di calore o freddo sulla zona trattata senza previo consulto, per non interferire con i processi di recupero. L’assunzione di farmaci antidolorifici o antinfiammatori senza indicazione del fisioterapista o del medico curante deve essere evitata, poiché potrebbe mascherare sintomi clinicamente rilevanti. È inoltre opportuno non esporsi a sforzi fisici improvvisi o prolungati, come sport intensi o viaggi particolarmente impegnativi.
A cosa prestare attenzione:
Nel periodo successivo al trattamento, il paziente deve prestare attenzione alla comparsa di segni o sintomi anomali che richiedano un contatto tempestivo con il fisioterapista o il medico. Tra questi rientrano un dolore persistente o in aumento nella zona trattata, non coerente con il tipo di terapia effettuata, la comparsa di gonfiore marcato, arrossamento o calore anomalo, nonché vertigini, nausea o malessere generale che si protraggano oltre le prime ore dopo la seduta. Devono inoltre essere segnalate nuove difficoltà funzionali, come debolezza muscolare significativa o improvvise limitazioni dei movimenti, e qualsiasi segno di reazione allergica, quali eruzioni cutanee, prurito o difficoltà respiratorie, in particolare in caso di utilizzo di bendaggi, cerotti o altri materiali specifici.
Il rispetto di queste indicazioni consente al paziente di partecipare attivamente al percorso terapeutico, contribuendo al successo del trattamento e alla prevenzione di eventuali complicanze.
