Consenso informato alla procedura di Rinoplastica
Hai bisogno di un modulo di consenso informato per la procedura di Rinoplastica? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Rinoplastica è un Trattamento, talvolta denominato anche "Chirurgia plastica del naso", che rientra nell'area specialistica di Chirurgia plastica, ricostruttiva ed estetica. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "21.87 Altra rinoplastica".
Consenso Informato Rinoplastica: Illustrazione grafica
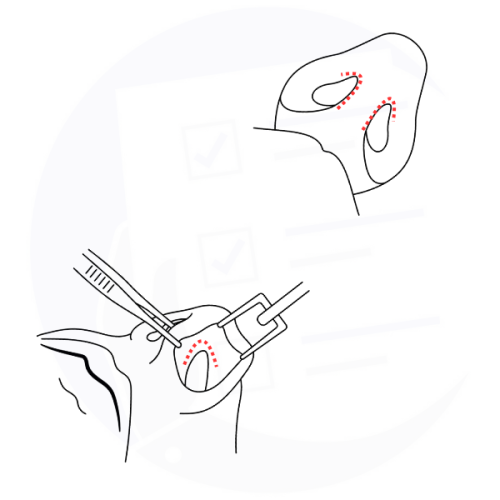
Rinoplastica chiusa: tecnica chirurgica con incisioni all'interno delle narici, senza cicatrici esterne visibili, per rimodellare la struttura nasale.
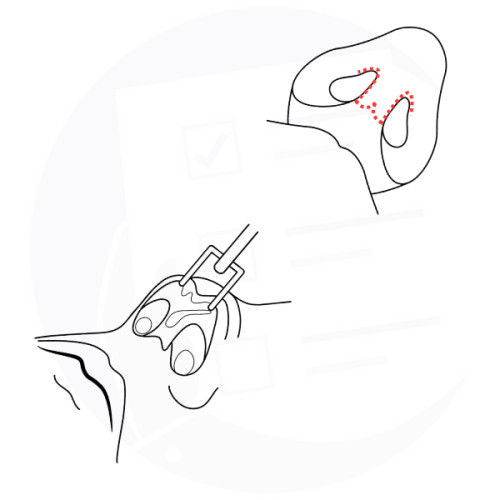
Rinoplastica aperta: tecnica chirurgica che prevede un'incisione alla base del naso per un accesso completo alla struttura nasale interna.
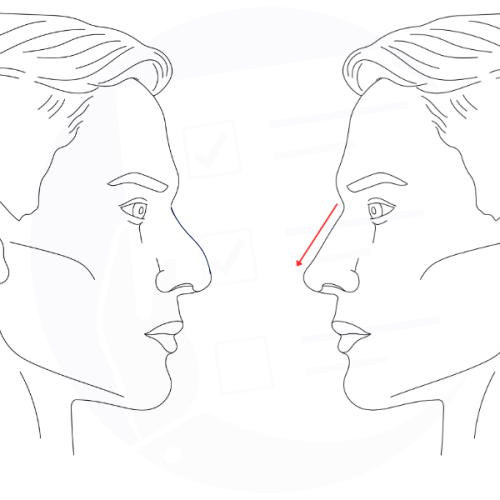
Rappresentazione grafica della modifica del profilo nasale nella procedura di rinoplastica, per migliorare estetica e funzionalità respiratoria.
Consenso Informato Rinoplastica: Descrizione della procedura
Cosa è:
La rinoplastica è un intervento chirurgico finalizzato alla correzione e al rimodellamento della struttura del naso, che può essere eseguito sia per finalità estetiche sia per finalità funzionali. Dal punto di vista estetico, l’obiettivo è modificare la forma, le dimensioni o le proporzioni del naso per renderlo più armonico rispetto al resto del volto; dal punto di vista funzionale, l’intervento può essere indicato per correggere deformità congenite o acquisite, per migliorare la funzione respiratoria in presenza di deviazioni del setto nasale, di ipertrofia dei turbinati o di altre condizioni che ostacolano il normale passaggio dell’aria, nonché per riparare esiti di traumi nasali.
L’intervento può essere eseguito mediante due principali modalità chirurgiche. Nella rinoplastica cosiddetta chiusa, le incisioni vengono praticate esclusivamente all’interno delle narici, senza cicatrici cutanee visibili. Nella rinoplastica aperta, invece, oltre alle incisioni interne, viene eseguita una piccola incisione esterna a livello della columella, ossia la sottile porzione di tessuto che separa le due narici. La scelta della tecnica dipende dalle caratteristiche anatomiche del naso, dagli obiettivi dell’intervento e dalla complessità delle correzioni necessarie.
Durante la procedura chirurgica, il chirurgo separa la cute del naso dalle strutture sottostanti, costituite da cartilagini e ossa, che vengono quindi rimodellate per ottenere il risultato programmato. A seconda dei casi, può essere necessario ridurre o aumentare il volume della piramide nasale, modificare la forma della punta o del dorso, restringere le narici o correggere l’angolo tra il naso e il labbro superiore. Al termine dell’intervento, le incisioni vengono suturate e, di norma, viene applicato un tutore esterno per stabilizzare il naso e favorire il mantenimento della nuova forma durante la fase iniziale di guarigione.
A cosa serve:
La rinoplastica ha quindi lo scopo di migliorare l’aspetto estetico del naso, rendendolo proporzionato e naturale, evitando risultati innaturali o artificiosi, e/o di risolvere problemi funzionali che possono compromettere la respirazione. L’intervento consente di correggere alterazioni anatomiche presenti dalla nascita o acquisite nel tempo, migliorando sia l’estetica del volto sia la qualità della respirazione nasale.
Che natura ha:
Si tratta di un trattamento chirurgico invasivo, in quanto comporta l’incisione dei tessuti e la manipolazione delle strutture cartilaginee e ossee del naso. L’intervento può essere eseguito in anestesia generale oppure in anestesia locale con sedazione, in relazione alla complessità della procedura e alle valutazioni condivise tra chirurgo e paziente. Come ogni intervento chirurgico, la rinoplastica comporta un disagio e un dolore post-operatorio, generalmente controllabili con adeguata terapia analgesica, nonché la presenza di rischi chirurgici e anestesiologici e di possibili complicanze, tra cui sanguinamento, infezioni e formazione di cicatrici.
Cosa comporta:
La procedura interessa prevalentemente il distretto nasale, ma può avere ripercussioni temporanee anche sull’aspetto del volto e sulla respirazione. Nel periodo post-operatorio sono frequenti edema e ecchimosi, in particolare nella regione perioculare, oltre a una temporanea difficoltà respiratoria nasale, spesso legata al gonfiore dei tessuti e alla presenza di tamponi. La guarigione delle strutture interne ed esterne avviene progressivamente nel corso di diverse settimane e richiede l’adozione di specifiche precauzioni per ridurre il rischio di traumi o infezioni.
Quanto dura:
La durata dell’intervento varia in funzione della complessità del caso e della tecnica utilizzata, ma generalmente è compresa tra una e tre ore. La dimissione può avvenire in giornata, nel caso di intervento in regime ambulatoriale, oppure dopo una breve degenza notturna. Il decorso post-operatorio iniziale si estende di norma per circa una settimana, periodo durante il quale vengono rimossi i tamponi nasali e le eventuali suture. Il recupero completo, comprensivo del riassorbimento dell’edema e del definitivo assestamento della nuova forma del naso, può richiedere diversi mesi, con un risultato considerato stabile e definitivo generalmente visibile dopo sei-dodici mesi.
Consenso Informato Rinoplastica: Benefici attesi
Cosa aspettarsi:
La rinoplastica può determinare benefici rilevanti sia sotto il profilo estetico sia sotto quello funzionale. Dal punto di vista estetico, l’intervento consente di migliorare in modo significativo l’aspetto del naso, rendendolo più proporzionato e armonico rispetto al resto del volto. Le modifiche più frequentemente ottenute includono la riduzione di un dorso nasale prominente, comunemente definito “gobba”, il rimodellamento della punta nasale nella forma e nella posizione, la riduzione della larghezza delle narici e la correzione di eventuali asimmetrie. Tali cambiamenti possono contribuire a un incremento dell’autostima e a una maggiore soddisfazione personale del paziente nei confronti del proprio aspetto fisico.
Quando la rinoplastica viene eseguita con finalità funzionali, in presenza di alterazioni anatomiche interne quali deviazione del setto nasale o ipertrofia dei turbinati, l’intervento può determinare un miglioramento della funzione respiratoria, con riduzione di sintomi quali congestione nasale cronica, difficoltà respiratorie e russamento.
La percentuale di successo della rinoplastica è influenzata da molteplici fattori, tra cui le condizioni anatomiche iniziali, la complessità dell’intervento e l’esperienza del chirurgo. I dati disponibili indicano che circa l’85–90% dei pazienti ottiene risultati considerati soddisfacenti sia dal punto di vista estetico sia da quello funzionale. Per quanto riguarda l’aspetto estetico, circa l’85% dei pazienti riferisce un miglioramento significativo della forma del naso; tuttavia, una minoranza di soggetti, pari a circa il 10–15%, può non raggiungere una piena soddisfazione rispetto alle aspettative iniziali o può necessitare di correzioni chirurgiche minori. Sul piano funzionale, nei casi in cui l’intervento sia finalizzato al miglioramento della respirazione, l’80–90% dei pazienti riporta un beneficio clinicamente significativo; in una percentuale più ridotta, stimata intorno al 5–10%, possono persistere o comparire disturbi respiratori post-operatori che possono richiedere ulteriori valutazioni o trattamenti.
Nonostante gli elevati tassi di successo, è fondamentale che il paziente mantenga aspettative realistiche riguardo ai risultati ottenibili. L’esito estetico finale è condizionato da variabili individuali quali la qualità e lo spessore della cute, la struttura ossea e cartilaginea sottostante, l’età e i processi di guarigione. Non sempre è possibile raggiungere un risultato considerato “perfetto”, poiché il miglioramento può essere limitato da fattori anatomici preesistenti o dalla natura del difetto da correggere; inoltre, il naso può andare incontro a lievi modificazioni nel tempo in relazione ai normali processi di invecchiamento. Anche sotto il profilo funzionale, pur potendo migliorare la respirazione nasale, la rinoplastica non è in grado di risolvere tutte le patologie delle vie aeree superiori; condizioni preesistenti quali rinite allergica o altre malattie respiratorie possono persistere o non trarre beneficio dall’intervento.
Va inoltre considerato che circa il 15–25% dei pazienti può necessitare di un intervento correttivo secondario, definito rinoplastica secondaria, al fine di perfezionare il risultato iniziale. Tale necessità può derivare da fattori quali cicatrizzazione eccessiva, asimmetrie residue o disturbi respiratori persistenti.
In conclusione, la rinoplastica può offrire miglioramenti significativi della qualità della vita, sia in termini di aspetto estetico sia di funzione respiratoria. Tuttavia, si tratta di una procedura chirurgica complessa, i cui risultati non sono completamente prevedibili. Un’accurata valutazione e informazione pre-operatoria, durante la quale vengano discusse in modo chiaro le aspettative, i benefici realistici e le possibili limitazioni dell’intervento, rappresenta un elemento essenziale per favorire la soddisfazione del paziente e un esito complessivamente positivo.
Consenso Informato Rinoplastica: Rischi e complicanze potenziali
Cosa può andare storto:
La rinoplastica, come ogni intervento chirurgico, comporta la presenza di rischi e possibili complicanze, che devono essere attentamente valutati prima di sottoporsi alla procedura. Tali eventi avversi possono verificarsi durante l’intervento o nel periodo post-operatorio e presentano una probabilità variabile, oltre a un diverso grado di gravità.
Tra le complicanze di carattere generale, può verificarsi un sanguinamento eccessivo, definito emorragia, che può manifestarsi nel corso dell’intervento o successivamente; nei casi più significativi può rendersi necessario un ulteriore trattamento chirurgico per il controllo dell’emorragia. È inoltre possibile l’insorgenza di infezioni, localizzate al sito chirurgico o estese ai tessuti circostanti, generalmente trattabili con terapia antibiotica, ma che nei casi più gravi possono richiedere un nuovo intervento. Un’altra evenienza è rappresentata dalla formazione di ematomi, ovvero accumuli di sangue sotto la cute, che talvolta necessitano di drenaggio chirurgico. In casi molto rari può verificarsi una necrosi cutanea, ossia la morte di porzioni di tessuto cutaneo dovuta a un insufficiente apporto di sangue, con possibile esito cicatriziale o necessità di ulteriori procedure. Sono inoltre possibili reazioni allergiche ai materiali o ai farmaci utilizzati, che possono manifestarsi come lievi irritazioni cutanee o, più raramente, come reazioni sistemiche di maggiore gravità.
Accanto a queste, esistono complicanze specifiche della rinoplastica. Dopo l’intervento possono comparire disturbi respiratori, legati a edema, cicatrici interne o modificazioni strutturali del naso; nella maggior parte dei casi tali difficoltà sono transitorie, ma in una minoranza di pazienti possono persistere e richiedere ulteriori trattamenti. Può verificarsi una perforazione del setto nasale, cioè la formazione di un foro nel setto, associata a sintomi quali sanguinamenti, formazione di croste e difficoltà respiratorie, che talvolta necessita di correzione chirurgica. In rari casi possono insorgere alterazioni dell’olfatto, generalmente temporanee, ma eccezionalmente permanenti. È possibile, seppur molto raramente, un danno al dotto lacrimale, con conseguente lacrimazione persistente o infiammazione del sacco lacrimale. Alcuni pazienti possono sviluppare cicatrici ipertrofiche o cheloidee, ossia cicatrici più spesse, arrossate e rilevate rispetto alla norma. Possono inoltre verificarsi alterazioni della sensibilità, con aree di insensibilità temporanea o, più raramente, dolore cronico. Nonostante un’esecuzione tecnicamente corretta dell’intervento, possono persistere o comparire irregolarità, asimmetrie o deformità residue del naso, tali da rendere necessario un intervento correttivo. Eventi molto rari ma gravi includono la necrosi della punta del naso, dovuta a compromissione dell’apporto sanguigno, e la comparsa del cosiddetto “naso rosso”, caratterizzato da una dilatazione persistente dei capillari cutanei. Sono inoltre possibili ritardi nella guarigione, che possono favorire infezioni, cicatrici più evidenti o la necessità di ulteriori trattamenti.
La rinoplastica comporta anche rischi anestesiologici, legati all’anestesia generale o alla sedazione. Le reazioni all’anestesia possono variare da manifestazioni lievi, come nausea e vomito, fino a reazioni allergiche gravi o, eccezionalmente, shock anafilattico. In casi molto rari possono verificarsi complicanze cardiovascolari, quali aritmie o eventi ischemici. Come per qualsiasi intervento chirurgico eseguito in anestesia generale, esiste inoltre un rischio estremamente basso ma non nullo per la vita.
Sono infine possibili rischi sistemici, tra cui la trombosi venosa profonda e la conseguente embolia polmonare, eventi rari ma potenzialmente molto gravi, così come complicanze polmonari post-operatorie, quali infezioni respiratorie o atelettasia, soprattutto dopo anestesia generale.
In conclusione, sebbene la rinoplastica sia generalmente considerata una procedura sicura e caratterizzata da un elevato tasso di successo, è essenziale che il paziente sia consapevole dei rischi e delle possibili complicanze associate. Una discussione approfondita e chiara con il chirurgo e con l’équipe sanitaria rappresenta un passaggio fondamentale per una decisione informata e per ridurre, per quanto possibile, la probabilità di eventi avversi.
Consenso Informato Rinoplastica: Controindicazioni
Relative:
La rinoplastica, come ogni procedura chirurgica, presenta controindicazioni che devono essere attentamente valutate prima dell’intervento, al fine di ridurre i rischi e ottimizzare l’esito clinico e chirurgico. Tali controindicazioni si distinguono in relative e assolute, e la loro corretta identificazione rappresenta un passaggio essenziale della valutazione pre-operatoria.
Le controindicazioni relative comprendono condizioni nelle quali la rinoplastica può essere eseguita, ma solo con particolare cautela, previa valutazione individuale del rapporto rischio-beneficio e, se necessario, con l’adozione di specifiche precauzioni o modifiche della tecnica chirurgica. L’intervento non è generalmente raccomandato in età molto giovane, poiché il naso deve aver completato il proprio sviluppo; di norma si sconsiglia la rinoplastica prima dei 18 anni, salvo la presenza di gravi deformità o importanti problemi respiratori, valutando sempre la maturità scheletrica e psicologica del paziente. Il fumo di sigaretta rappresenta un ulteriore fattore di rischio, in quanto può compromettere la guarigione e aumentare la probabilità di necrosi cutanea e ritardi cicatriziali; per questo motivo è raccomandata la sospensione del fumo almeno un mese prima dell’intervento e per tutto il periodo di guarigione.
Anche la presenza di disturbi della coagulazione o l’assunzione di terapie anticoagulanti comporta un aumento del rischio di sanguinamento intra e post-operatorio; tali condizioni richiedono una gestione accurata e, in alcuni casi, un’eventuale modifica o sospensione della terapia sotto stretto controllo medico. Le malattie croniche non adeguatamente controllate, come diabete, ipertensione, patologie cardiovascolari o malattie autoimmuni, devono essere stabilizzate prima dell’intervento, poiché una gestione pre-operatoria ottimale è fondamentale per limitare le complicanze; in questi casi il chirurgo può decidere di rinviare l’intervento. I pazienti affetti da rinite allergica o vasomotoria possono presentare un aumentato rischio di edema o infezioni nel periodo post-operatorio; l’intervento è possibile, ma richiede un’adeguata preparazione e gestione medica.
Rientrano tra le controindicazioni relative anche alcune condizioni psicologiche o psichiatriche, quali dismorfofobia, depressione o aspettative irrealistiche rispetto al risultato estetico; in tali situazioni può essere indicata una valutazione psicologica preliminare per verificare l’idoneità del paziente ad affrontare l’intervento e il successivo decorso. La gravidanza costituisce infine una controindicazione relativa, poiché non è consigliabile sottoporsi a chirurgia elettiva e anestesia generale durante la gestazione, salvo casi di stretta necessità; pertanto, l’intervento dovrebbe essere posticipato dopo il parto.
Assolute:
Le controindicazioni assolute comprendono invece condizioni che impediscono completamente l’esecuzione della rinoplastica. In presenza di tali situazioni, l’intervento non deve essere effettuato e il paziente deve dichiarare di esserne consapevole. Le infezioni acute delle vie respiratorie superiori, come sinusiti o rinofaringiti in fase attiva, aumentano il rischio di complicanze e compromettono la guarigione, rendendo necessario rinviare l’intervento fino alla completa risoluzione. I disturbi della coagulazione non controllabili, come l’emofilia o altre gravi patologie emorragiche, espongono a un rischio inaccettabile di sanguinamenti gravi e rendono la rinoplastica controindicata in assenza di una gestione sicura della coagulazione.
Anche la presenza di malattie sistemiche scompensate, quali insufficienza cardiaca, renale o epatica grave, comporta un elevato rischio perioperatorio e rende l’intervento non sicuro fino alla stabilizzazione delle condizioni cliniche. Una storia documentata di gravi reazioni allergiche agli anestetici, comprese reazioni anafilattiche, costituisce una controindicazione assoluta, in quanto espone il paziente a rischi potenzialmente fatali. Le patologie psichiatriche gravi non trattate, che compromettono la capacità di comprendere e fornire un consenso informato, rappresentano anch’esse una controindicazione assoluta. L’uso attivo di sostanze stupefacenti o l’abuso di alcool interferiscono con la sicurezza anestesiologica, la gestione post-operatoria e i processi di guarigione, rendendo l’intervento controindicato fino al completamento di un adeguato percorso di riabilitazione e alla stabilità clinica del paziente. Infine, la mancanza di compliance, ossia l’incapacità o la non disponibilità del paziente a seguire correttamente le indicazioni post-operatorie fondamentali, costituisce una controindicazione assoluta, poiché espone a un rischio elevato di complicanze e di insuccesso dell’intervento.
In conclusione, la rinoplastica è una procedura chirurgica complessa che richiede una valutazione pre-operatoria accurata e personalizzata. È essenziale che il paziente comprenda l’importanza delle controindicazioni assolute e dichiari di non esserne affetto, mentre le controindicazioni relative devono essere discusse in modo approfondito con il medico, al fine di adottare le necessarie precauzioni e garantire il massimo livello di sicurezza.
Consenso Informato Rinoplastica: Alternative disponibili
Possibili alternative:
Esistono alternative alla rinoplastica chirurgica che possono essere prese in considerazione in base agli obiettivi estetici o funzionali del paziente, alla gravità delle alterazioni presenti e alle aspettative individuali. Una delle opzioni disponibili è il rinofiller, noto anche come rinoplastica non chirurgica, che consiste nell’iniezione di filler dermici, come l’acido ialuronico, per correggere lievi irregolarità del profilo nasale, quali piccoli avvallamenti, gobbe di modesta entità o asimmetrie. Si tratta di una procedura minimamente invasiva, indicata esclusivamente per miglioramenti estetici limitati, che non consente modifiche strutturali significative e non è efficace sui disturbi funzionali, come la deviazione del setto nasale.
Un’ulteriore alternativa è rappresentata dalle iniezioni di tossina botulinica, utilizzate in casi selezionati per rilassare alcuni muscoli perinasali, con l’obiettivo di correggere temporaneamente difetti estetici lievi, come una punta del naso cadente o alcune pieghe cutanee adiacenti. Anche in questo caso, l’effetto è temporaneo e limitato nel tempo, e la procedura non interviene sulla struttura del naso né sulla funzione respiratoria.
In situazioni particolari, soprattutto quando le preoccupazioni estetiche sono modeste o correlate a un disagio dell’immagine corporea, può essere opportuno valutare un approccio psicologico, come la consulenza psicologica o la terapia cognitivo-comportamentale. Tali interventi non determinano cambiamenti fisici, ma possono aiutare il paziente a gestire le aspettative, migliorare la percezione di sé e ridurre il ricorso a procedure chirurgiche non strettamente necessarie.
Quando il problema è prevalentemente funzionale, ad esempio in presenza di ostruzione respiratoria dovuta a deviazione del setto nasale o a ipertrofia dei turbinati, può essere indicata una settoplastica o una turbinoplastica isolata. Questi interventi mirano a migliorare la respirazione senza modificare l’aspetto esterno del naso e possono rappresentare una valida alternativa nei pazienti che non presentano esigenze estetiche.
Principali differenze:
Le diverse alternative alla rinoplastica chirurgica si distinguono in modo rilevante per invasività, rischi, benefici e durata dei risultati. Le procedure non chirurgiche, come il rinofiller o la tossina botulinica, offrono il vantaggio di una minore invasività, di tempi di recupero molto brevi e dell’assenza di anestesia generale, ma presentano risultati temporanei, con la necessità di ripetere periodicamente i trattamenti, e non correggono le deformità strutturali né i problemi respiratori. Le terapie di tipo psicologico, pur essendo completamente non invasive, non modificano l’aspetto fisico né la funzione respiratoria e richiedono un impegno personale e temporale per ottenere benefici sul piano del benessere psicologico. Gli interventi funzionali isolati, come settoplastica e turbinoplastica, possono migliorare in modo significativo la respirazione, ma non incidono sull’estetica del naso e comportano comunque i rischi tipici di una procedura chirurgica.
Conseguenze del rifiuto:
Qualora il paziente decida di non sottoporsi alla rinoplastica, le conseguenze dipendono dalle motivazioni per cui l’intervento era stato proposto. Dal punto di vista estetico, il paziente manterrà l’aspetto attuale del naso, senza correzione di eventuali deformità o asimmetrie, con possibile persistenza dell’insoddisfazione dell’immagine corporea. Sul piano funzionale, in presenza di disturbi respiratori, il mancato intervento può comportare il perdurare delle difficoltà respiratorie, che in alcuni casi possono influire negativamente sulla qualità del sonno, sul livello di energia e sulla capacità di svolgere attività quotidiane o sportive. Anche il benessere psicologico può risentirne, soprattutto nei pazienti che associano alle problematiche estetiche o funzionali un significativo disagio emotivo.
In conclusione, le alternative alla rinoplastica chirurgica presentano limiti e indicazioni specifiche e non sempre consentono di ottenere gli stessi risultati in termini di modifica strutturale e funzionale. La scelta di sottoporsi o meno all’intervento, o di optare per una soluzione alternativa, deve avvenire attraverso una valutazione approfondita e condivisa con il medico, tenendo conto dei benefici attesi, dei rischi, della durata dei risultati e delle aspettative realistiche del paziente.
Consenso Informato Rinoplastica: Indicazioni pre e post-procedura
Cosa fare prima:
Prima di sottoporsi a una rinoplastica è fondamentale attenersi scrupolosamente alle indicazioni pre-operatorie, al fine di prepararsi adeguatamente all’intervento e ridurre il rischio di complicanze. È necessario effettuare una consultazione pre-operatoria approfondita con il chirurgo, durante la quale vengono discusse le aspettative del paziente, i risultati realisticamente ottenibili, le tecniche chirurgiche previste, nonché i rischi e le possibili complicanze. In tale occasione il paziente deve fornire una storia clinica completa, segnalando eventuali allergie, terapie farmacologiche in corso e patologie pregresse o attuali.
Devono essere eseguiti tutti gli accertamenti pre-operatori richiesti, quali esami del sangue, elettrocardiogramma e, se indicato, una valutazione otorinolaringoiatrica per lo studio della funzione respiratoria, anche mediante esami specifici come la rinomanometria. È inoltre necessario sospendere i farmaci che possono aumentare il rischio di sanguinamento, come l’acido acetilsalicilico e altri farmaci antinfiammatori non steroidei, generalmente almeno due o tre settimane prima dell’intervento, sempre previo accordo con il medico. In caso di assunzione di eparina o di altri anticoagulanti, è indispensabile discuterne con il chirurgo per valutare eventuali modifiche della terapia sotto controllo medico.
È fortemente raccomandata la sospensione del fumo almeno un mese prima dell’intervento, poiché il fumo compromette la circolazione sanguigna e aumenta in modo significativo il rischio di ritardi di guarigione, necrosi cutanea e infezioni. Dal punto di vista igienico, il giorno precedente l’intervento è opportuno effettuare una doccia accurata e lavare i capelli; il giorno dell’intervento non devono essere applicati trucco o creme sul viso ed è consigliata la rimozione dello smalto dalle unghie. Deve inoltre essere rispettato il digiuno completo, sia da cibi solidi sia da liquidi, per almeno otto ore prima dell’intervento, secondo le indicazioni fornite dal chirurgo o dall’anestesista. Infine, è necessario organizzare il rientro a domicilio, assicurandosi la presenza di un accompagnatore che possa assistere il paziente e accompagnarlo a casa, soprattutto in caso di intervento eseguito in regime di day surgery.
Cosa fare dopo:
Nel periodo successivo alla rinoplastica, il rispetto delle indicazioni post-operatorie è essenziale per favorire una corretta guarigione e limitare il rischio di complicanze. Il dolore e l’edema vengono generalmente controllati mediante l’assunzione dei farmaci analgesici e antinfiammatori prescritti; può essere utile applicare impacchi freddi sulla fronte, evitando il contatto diretto con la pelle. Nei primi giorni è importante mantenere il capo sollevato, anche durante il riposo notturno, preferibilmente dormendo in posizione semi-seduta con l’ausilio di più cuscini.
L’igiene nasale deve essere eseguita secondo le indicazioni del medico, utilizzando spray, gel o pomate specifiche, evitando di rimuovere o bagnare la medicazione fino a diversa indicazione. I tamponi nasali vengono generalmente rimossi entro due o tre giorni, mentre le eventuali suture vengono rimosse entro sette-dieci giorni, secondo la valutazione del chirurgo. Il ritorno alle normali attività quotidiane leggere e al lavoro può avvenire di norma entro una-due settimane, in relazione al decorso clinico e al tipo di attività svolta, mentre le attività fisiche intense devono essere rimandate per almeno quattro-sei settimane.
Cosa evitare:
Per favorire la guarigione è inoltre necessario evitare alcuni comportamenti. In particolare, è importante non soffiarsi il naso per almeno quattro settimane, al fine di prevenire sanguinamenti e danni alle strutture nasali recentemente rimodellate. Devono essere evitate attività fisiche intense, il sollevamento di pesi e qualsiasi situazione che possa determinare aumenti significativi della pressione arteriosa o traumi al naso per quattro-sei settimane. È opportuno evitare l’esposizione diretta al sole e l’uso di lampade abbronzanti per almeno sei settimane, poiché l’irradiazione solare può favorire l’iperpigmentazione delle cicatrici e accentuare il gonfiore. È inoltre sconsigliato indossare occhiali pesanti che poggino sul dorso nasale per almeno quattro settimane; qualora necessario, è preferibile utilizzare occhiali leggeri o lenti a contatto. Il fumo deve continuare a essere evitato per almeno un mese dopo l’intervento, mentre il consumo di alcol va limitato, poiché può aumentare l’edema e rallentare i processi di guarigione.
A cosa prestare attenzione:
Dopo l’intervento è essenziale monitorare attentamente il proprio stato di salute e prestare attenzione a eventuali segni di complicanze. Un lieve sanguinamento è comune nelle prime 48 ore, ma la comparsa di emorragie abbondanti o persistenti richiede un contatto immediato con il chirurgo. Devono essere segnalati tempestivamente anche eventuali segni di infezione, quali arrossamento marcato, gonfiore persistente, dolore intenso, sensazione di calore, secrezioni purulente o febbre elevata. In presenza di difficoltà respiratorie significative o di un peggioramento della respirazione rispetto alla condizione pre-operatoria, è necessario consultare il chirurgo quanto prima. Un dolore grave o persistente, non controllabile con la terapia prescritta, può indicare una complicanza e richiede una valutazione medica, così come la comparsa di asimmetrie evidenti, deformità o irregolarità che non mostrano segni di miglioramento nel tempo.
Il rispetto puntuale delle indicazioni pre e post-operatorie rappresenta un elemento essenziale per il successo dell’intervento di rinoplastica e per la riduzione del rischio di complicanze. È fondamentale mantenere un dialogo costante e trasparente con il medico, segnalando tempestivamente qualsiasi sintomo o dubbio.
