Consenso informato alla procedura di Otoplastica
Hai bisogno di un modulo di consenso informato per la procedura di Otoplastica? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Otoplastica è un Trattamento, talvolta denominato anche "Chirurgia plastica dell'orecchio", che rientra nell'area specialistica di Chirurgia plastica, ricostruttiva ed estetica. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "18.5 Correzione chirurgica di orecchio sporgente".
Consenso Informato Otoplastica: Illustrazione grafica
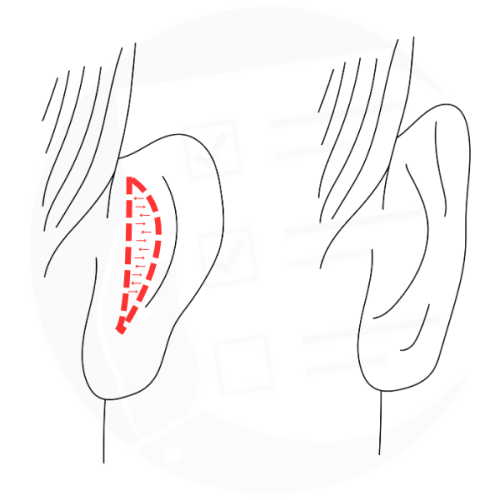
Otoplastica: l'immagine mostra l'incisione dietro l'orecchio per rimodellare la cartilagine e correggere le orecchie prominenti.
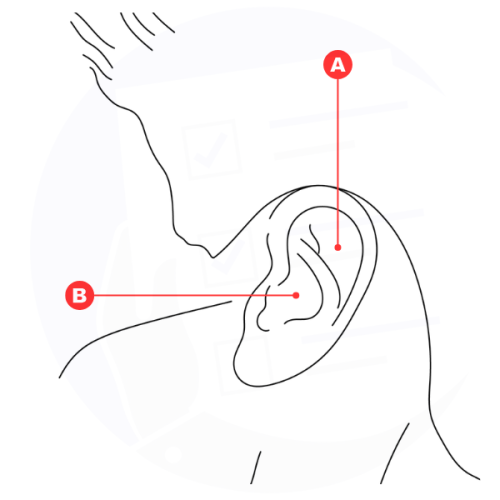
Principale scopo dell'otoplastica è ripristinare la normale conformazione dell'antelice (A) e della conca auricolare (B) per migliorare l'aspetto estetico dell'orecchio.

Consenso Informato Otoplastica: Descrizione della procedura
Cosa è:
L'otoplastica è un intervento di chirurgia plastica mirato a correggere deformità o difetti estetici dei padiglioni auricolari (orecchie). Viene eseguita con l'obiettivo di migliorare la forma, la posizione o le dimensioni delle orecchie, specialmente in caso di orecchie prominenti (note anche come "orecchie a ventola", più comunemente "a sventola", o "ad ansa"), padiglioni auricolari eccessivamente grandi o altre anomalie congenite o acquisite.
La procedura prevede, in genere, un'incisione nella parte posteriore dell'orecchio, attraverso la quale il chirurgo può modellare la cartilagine per ottenere la forma desiderata. In alcuni casi, possono essere necessarie ulteriori incisioni o tecniche per ridurre le dimensioni del padiglione auricolare o per correggere altre deformità specifiche.
A cosa serve:
L'otoplastica è finalizzata a correggere difetti estetici delle orecchie che possono avere un impatto psicologico significativo sul paziente, specialmente nei bambini e negli adolescenti. Il principale obiettivo dell'intervento è quello di ripristinare un aspetto più naturale e armonioso delle orecchie, riducendo la prominenza o correggendo altre anomalie della cartilagine auricolare. Questa procedura non migliora solo l'estetica del volto, ma può contribuire anche a un miglioramento del benessere psicologico del paziente, riducendo il disagio legato all'aspetto fisico.
Che natura ha:
L'otoplastica è una procedura chirurgica invasiva che prevede la manipolazione della cartilagine auricolare. Essa può essere considerata moderatamente dolorosa, anche se il dolore è generalmente ben gestibile con analgesici comuni. Il trattamento comporta l'incisione dei tessuti cutanei e cartilaginei, seguita da suture per mantenere la nuova forma del padiglione auricolare. La procedura può essere eseguita in anestesia locale con sedazione, oppure in anestesia generale, soprattutto nei pazienti pediatrici o in quelli non collaborativi.
Cosa comporta:
La procedura interessa specificamente i padiglioni auricolari, con incisioni eseguite nella parte posteriore dell'orecchio per accedere alla cartilagine sottostante. La cartilagine viene quindi modellata, ridotta o riposizionata secondo le esigenze estetiche.
La portata dell'intervento varia a seconda della complessità del difetto da correggere. Dopo l'intervento, è previsto l'uso di una medicazione compressiva che copre le orecchie, il cui scopo è proteggere la nuova forma delle orecchie e ridurre il gonfiore. Il paziente dovrà inoltre indossare una fascia elastica durante la notte per alcune settimane post-intervento.
Quanto dura:
L'intervento di otoplastica ha una durata variabile, generalmente compresa tra 1 e 3 ore, in base alla complessità e al numero di difetti da correggere. Il decorso post-operatorio prevede un periodo iniziale di recupero che dura circa 7-14 giorni, durante il quale i punti di sutura vengono rimossi.
La completa guarigione può richiedere diverse settimane, mentre il gonfiore residuo e le eventuali ecchimosi possono persistere per alcune settimane o mesi. Il risultato finale è generalmente apprezzabile dopo alcune settimane, ma il risultato definitivo potrebbe essere visibile solo a distanza di alcuni mesi, quando il gonfiore sarà completamente risolto.
Consenso Informato Otoplastica: Benefici attesi
Cosa aspettarsi:
L’otoplastica può determinare benefici rilevanti sia sul piano estetico sia su quello psicologico, contribuendo a migliorare l’armonia complessiva del volto e il benessere personale.
L’intervento consente innanzitutto la correzione delle orecchie prominenti, che vengono riposizionate più vicino al cranio con riduzione dell’angolo di sporgenza, rendendole meno evidenti nella visione frontale e migliorando l’equilibrio del profilo facciale. Attraverso il rimodellamento della cartilagine auricolare, è inoltre possibile correggere ulteriori deformità del padiglione, come orecchie ad ansa, a coppa o a conchiglia, ripristinando una conformazione più naturale e armonica. In presenza di differenze tra i due lati, l’otoplastica può favorire una maggiore simmetria bilaterale; tuttavia, lievi asimmetrie possono persistere, in quanto una perfetta simmetria non è fisiologicamente garantibile.
La correzione delle orecchie prominenti o di altre alterazioni morfologiche può determinare un aumento dell’autostima, riducendo il disagio emotivo. Ciò è particolarmente rilevante nei bambini e negli adolescenti, che possono essere esposti a scherno o bullismo, ma anche negli adulti, nei quali il miglioramento dell’aspetto può incidere positivamente sulla fiducia in sé stessi. Un maggiore comfort rispetto alla propria immagine può tradursi in un miglioramento della qualità della vita, con maggiore sicurezza nelle relazioni sociali e professionali.
L’otoplastica è considerata, secondo la letteratura scientifica, un intervento con elevata percentuale di successo, generalmente compresa tra il 90% e il 95% dei casi. La maggior parte dei pazienti riferisce un alto grado di soddisfazione per il risultato ottenuto.
Nonostante l’elevata percentuale di successo, possono permanere asimmetrie residue, generalmente lievi, da considerarsi compatibili con la naturale asimmetria del corpo umano. Le cicatrici sono permanenti, come in ogni intervento chirurgico. Le incisioni sono di norma collocate nella piega retroauricolare, così da risultare poco visibili; tuttavia, la qualità cicatriziale può variare individualmente e, in rari casi, possono svilupparsi cicatrici ipertrofiche o cheloidi, talvolta meritevoli di ulteriori trattamenti.
È possibile, seppur raramente, una recidiva della deformità, con parziale ritorno del padiglione alla posizione originaria nel tempo. Le moderne tecniche chirurgiche riducono tale rischio, senza poterlo eliminare completamente. Dopo l’intervento è frequente una ipoestesia temporanea (riduzione della sensibilità cutanea) del padiglione auricolare, che può protrarsi per diversi mesi; più raramente, tale condizione può risultare permanente. In alcuni casi può rendersi necessario un intervento di ritocco, finalizzato a correggere difetti residui o a ottimizzare il risultato estetico.
In conclusione, l’otoplastica rappresenta una procedura con elevata probabilità di successo nel trattamento dei difetti estetici del padiglione auricolare, con benefici estetici e psicologici significativi. Tuttavia, come per ogni atto chirurgico, non è possibile garantire il risultato in modo assoluto; è pertanto essenziale che il paziente maturi aspettative realistiche e sia consapevole dei potenziali benefici e dei possibili limiti o complicanze della procedura.
Consenso Informato Otoplastica: Rischi e complicanze potenziali
Cosa può andare storto:
L’otoplastica, come ogni intervento chirurgico, comporta la possibilità di complicanze ed eventi avversi, sebbene nella maggior parte dei casi tali evenienze siano rare.
Tra i rischi generali comuni a qualsiasi procedura chirurgica vi è l’infezione post-operatoria, che può manifestarsi con rossore, gonfiore, dolore e talvolta febbre. Nei casi più severi può evolvere in pericondrite, ossia infezione della cartilagine auricolare, con potenziale rischio di deformità permanente. La probabilità stimata è di circa 1–3%. È inoltre possibile un sanguinamento nel periodo immediatamente successivo all’intervento; mentre un modesto sanguinamento è frequente e generalmente non significativo, un’emorragia più importante può determinare la formazione di un ematoma, talvolta richiedente drenaggio chirurgico. La probabilità è inferiore al 2%. Sebbene estremamente rare in questo tipo di chirurgia, sono teoricamente possibili trombosi venosa profonda ed embolia polmonare, legate alla formazione di coaguli, con una probabilità stimata inferiore allo 0,1%. Devono essere considerate anche eventuali reazioni avverse all’anestesia, locale o generale, che possono includere nausea, vomito, difficoltà respiratorie e, in casi eccezionali, reazioni anafilattiche gravi (circa 1 caso su 10.000 per le reazioni severe).
Tra le complicanze specifiche dell’otoplastica rientra l’ematoma, ossia una raccolta di sangue tra cute e cartilagine con dolore e tumefazione (1–2%), e il sieroma, raccolta di liquido sieroso nella sede operatoria (1–2%). È possibile, seppur raramente (<1%), la comparsa di necrosi cutanea nella zona dell’incisione, con possibile esito cicatriziale non ottimale e necessità di ulteriori trattamenti. Può verificarsi deiscenza delle suture, ovvero riapertura della ferita chirurgica, più frequente nei pazienti diabetici o fumatori (1–2%), talvolta suscettibile di nuova sutura. Alcuni soggetti predisposti possono sviluppare cicatrici ipertrofiche o cheloidee, ispessite e talvolta pruriginose (5–10% nei predisposti), trattabili con infiltrazioni di corticosteroidi o, raramente, con ulteriore chirurgia. È relativamente frequente una ipoestesia temporanea, cioè riduzione della sensibilità cutanea nell’area operata (5–10%), mentre la perdita permanente della sensibilità è rara (<1%). Può inoltre verificarsi una recidiva della deformità, con ritorno parziale del padiglione alla posizione originaria, specie in caso di mancata osservanza delle indicazioni post-operatorie (<5%). La stenosi del condotto uditivo, con possibile ripercussione sull’udito, è estremamente rara (<1%) ed è generalmente correlata a specifiche tecniche chirurgiche.
Sotto il profilo funzionale, in casi eccezionali (<0,1%) possono verificarsi danni al condotto uditivo o all’orecchio medio, con conseguente riduzione dell’udito. Nonostante la correzione chirurgica, possono inoltre persistere asimmetrie residue o deformità cartilaginee (5–10%), talvolta richiedenti un ritocco. Come per qualsiasi atto chirurgico, esiste infine un rischio teorico di complicanze gravi o pericolo per la vita, generalmente correlate a reazioni anestetiche o eventi tromboembolici; tale eventualità è estremamente rara (<0,01%).
In conclusione, l’otoplastica è considerata una procedura con elevato profilo di sicurezza e alto tasso di successo. Tuttavia, è indispensabile che il paziente sia consapevole dei possibili rischi, pur se nella maggior parte dei casi poco frequenti. Un’adeguata valutazione pre-operatoria, il rispetto delle indicazioni post-operatorie e l’esperienza del chirurgo contribuiscono a ridurre in modo significativo l’incidenza delle complicanze.
Consenso Informato Otoplastica: Controindicazioni
Relative:
L’otoplastica, pur essendo generalmente considerata una procedura sicura, presenta alcune controindicazioni che devono essere attentamente valutate prima dell’intervento. Le controindicazioni relative non escludono in modo automatico la possibilità di operare, ma richiedono un’accurata analisi del rapporto rischio/beneficio e, talvolta, specifiche precauzioni, un rinvio o una modifica della tecnica chirurgica.
La presenza di malattie cutanee locali o infezioni attive nella regione auricolare, quali dermatiti o infezioni batteriche, virali o fungine, comporta un aumento del rischio di complicanze post-operatorie. In tali casi, l’intervento deve essere posticipato fino alla completa risoluzione del quadro clinico. Anche pazienti affetti da patologie sistemiche compensate, come diabete mellito controllato, ipertensione ben gestita o malattie cardiovascolari stabili, possono essere candidati alla chirurgia, ma necessitano di un’attenta valutazione pre-operatoria e di monitoraggio intra- e post-operatorio.
I disturbi lievi della coagulazione o in trattamento rappresentano un’ulteriore controindicazione relativa. Può rendersi necessario un adeguamento terapeutico prima dell’intervento; l’eventuale assunzione di farmaci anticoagulanti o antiaggreganti deve essere valutata e regolata in accordo con il medico curante. Il fumo di sigaretta, pur non costituendo una controindicazione assoluta, compromette la vascolarizzazione cutanea e rallenta i processi di guarigione, aumentando il rischio di necrosi cutanea o cicatrici di scarsa qualità. È pertanto fortemente raccomandata la sospensione almeno un mese prima dell’intervento.
In presenza di anomalie anatomiche complesse del padiglione auricolare, specie di natura congenita, può essere necessario ricorrere a tecniche chirurgiche specialistiche e a una valutazione più approfondita. Infine, condizioni di ansia marcata o aspettative irrealistiche rispetto al risultato possono rendere il paziente non idoneo all’intervento; in tali situazioni può essere opportuna una valutazione o consulenza psicologica preliminare.
Assolute:
Le controindicazioni assolute sono condizioni che impediscono l’esecuzione dell’otoplastica, poiché i rischi superano in modo significativo i benefici potenziali.
La presenza di infezioni sistemiche gravi (ad esempio sepsi) o di infezioni locali non risolte nell’area chirurgica, come una pericondrite attiva, rappresenta una controindicazione assoluta fino alla completa guarigione. I disordini della coagulazione non controllati, comprese coagulopatie congenite gravi non correggibili, comportano un rischio eccessivo di sanguinamento e controindicano l’intervento.
Le malattie cardiovascolari scompensate, quali insufficienza cardiaca congestizia o coronaropatie non stabilizzate, espongono il paziente a un rischio perioperatorio elevato e precludono la procedura. Costituiscono controindicazione assoluta anche disturbi psichiatrici gravi non controllati, come psicosi, schizofrenia o forme severe di depressione, che possono compromettere la capacità di comprendere i rischi e di aderire alle indicazioni post-operatorie.
Le allergie gravi note ai materiali o ai farmaci utilizzati durante l’intervento, incluse reazioni anafilattiche a anestetici o materiali da sutura, rappresentano una controindicazione assoluta, salvo disponibilità di alternative sicure. La gravidanza, in quanto condizione in cui i rischi anestesiologici e chirurgici non giustificano un intervento a finalità estetica non urgente, è considerata controindicazione assoluta all’otoplastica.
In conclusione, le controindicazioni relative richiedono una valutazione personalizzata e un’adeguata preparazione pre-operatoria, mentre quelle assolute impediscono l’esecuzione dell’intervento. È fondamentale che il paziente fornisca informazioni complete e veritiere sul proprio stato di salute, al fine di consentire una valutazione clinica accurata e sicura.
Consenso Informato Otoplastica: Alternative disponibili
Possibili alternative:
L’otoplastica è una procedura chirurgica finalizzata alla correzione definitiva dei difetti estetici del padiglione auricolare. Esistono tuttavia alcune alternative, generalmente limitate per efficacia e indicazioni, che possono essere valutate in relazione all’età e alle condizioni del paziente.
Tra queste rientra l’utilizzo di dispositivi esterni, come bendaggi o fasce elastiche applicate sulle orecchie per ridurne la prominenza. Tali presidi trovano indicazione soprattutto nei neonati e nei bambini molto piccoli, nei quali la cartilagine è ancora malleabile e può essere modellata senza ricorrere alla chirurgia. In casi selezionati possono essere impiegate iniezioni di filler dermici o tossina botulinica, con finalità di correzione di lievi asimmetrie o per ottenere un effetto temporaneo di rimodellamento. Si tratta tuttavia di soluzioni non definitive, che non sostituiscono l’intervento chirurgico nei difetti strutturali.
In situazioni molto circoscritte, soprattutto in epoca neonatale, alcune deformità minori possono essere trattate con manipolazione manuale della cartilagine auricolare o con approcci non invasivi. Tali tecniche risultano efficaci solo in circostanze specifiche e non rappresentano una soluzione stabile nel tempo. Per i pazienti che non desiderano o non possono sottoporsi a chirurgia, l’attesa associata a consulenza psicologica può costituire un’alternativa, con l’obiettivo di favorire l’accettazione del proprio aspetto fisico e il miglioramento dell’autostima, senza modifiche anatomiche.
Principali differenze:
Le alternative non chirurgiche si distinguono dall’otoplastica per efficacia, durata dei risultati e indicazioni.
I dispositivi esterni sono non invasivi e privi di rischi chirurgici, ma hanno efficacia limitata, richiedono collaborazione costante e non sono indicati per deformità severe né per pazienti adulti. Le iniezioni di filler o tossina botulinica sono minimamente invasive e producono risultati immediati, senza necessità di anestesia generale; tuttavia, l’effetto è temporaneo, comporta possibili reazioni avverse e richiede trattamenti ripetuti, risultando inadeguato per alterazioni strutturali significative.
Le terapie non invasive o manipolative sono prive di rischio chirurgico, ma applicabili solo in neonati con cartilagine ancora modellabile e senza garanzia di risultato. La consulenza psicologica non comporta rischi fisici e può migliorare il benessere emotivo, ma non determina alcuna modifica estetica e richiede un percorso di supporto nel tempo.
Conseguenze del rifiuto:
La decisione di non sottoporsi a otoplastica può avere implicazioni variabili in base alle condizioni e alle aspettative del paziente. Sotto il profilo psicologico e sociale, può persistere un disagio legato all’aspetto delle orecchie, con possibile impatto su autostima, qualità della vita e relazioni interpersonali. Nei bambini e negli adolescenti, le orecchie prominenti possono essere motivo di derisione o bullismo.
Dal punto di vista fisico, non si verificherà alcun cambiamento nella forma, dimensione o posizione delle orecchie. Al contempo, il paziente eviterà i rischi chirurgici e anestesiologici e le possibili complicanze post-operatorie. Nel lungo termine, il paziente può scegliere di rimandare la decisione e rivalutare l’intervento in un momento successivo, qualora il disagio dovesse modificarsi o le condizioni generali di salute lo rendessero più opportuno.
In definitiva, l’otoplastica rappresenta la soluzione più efficace per la correzione delle deformità estetiche del padiglione auricolare. Le alternative disponibili presentano limiti significativi in termini di efficacia e durata dei risultati. La scelta di non procedere evita i rischi chirurgici ma può comportare il mantenimento del disagio estetico e psicologico. È pertanto fondamentale una valutazione consapevole, dopo confronto approfondito con il chirurgo, delle proprie aspettative e condizioni cliniche.
Consenso Informato Otoplastica: Indicazioni pre e post-procedura
Cosa fare prima:
Per prepararsi adeguatamente all’intervento e ridurre i rischi associati, è necessario attenersi scrupolosamente alle indicazioni fornite.
È fondamentale partecipare a una consultazione preliminare approfondita, durante la quale verranno discussi aspettative, modalità dell’intervento, rischi e possibili complicanze. In tale sede il paziente deve comunicare eventuali patologie pregresse, allergie e tutti i farmaci o integratori assunti. Devono essere eseguiti tutti gli esami pre-operatori prescritti (esami ematochimici, elettrocardiogramma ed eventuali ulteriori accertamenti), al fine di valutare lo stato generale di salute e l’idoneità alla procedura.
È necessario sospendere, previo parere medico e salvo diversa indicazione, i farmaci che aumentano il rischio di sanguinamento (come acido acetilsalicilico, anticoagulanti, FANS e integratori a base di erbe) almeno due settimane prima dell’intervento. La sospensione del fumo è raccomandata almeno un mese prima della chirurgia, poiché il fumo compromette la vascolarizzazione dei tessuti e rallenta la guarigione. Qualora sia prevista anestesia generale o sedazione, occorre rispettare un digiuno di almeno 8 ore dai solidi e 3 ore dai liquidi; in caso di anestesia locale senza sedazione, si dovranno seguire le specifiche indicazioni del chirurgo.
Il giorno precedente l’intervento è indicato lavare accuratamente i capelli; il giorno dell’operazione non devono essere presenti cosmetici sul viso né smalto sulle unghie. Non è necessario tagliare i capelli. È opportuno indossare abiti comodi, con apertura anteriore e maniche ampie, e portare con sé eventuale fascia elastica prescritta. In caso di sedazione o anestesia generale, è necessario organizzare la presenza di un accompagnatore per il rientro a domicilio.
Cosa fare dopo:
Nel periodo post-operatorio è essenziale seguire attentamente le indicazioni per favorire la guarigione e prevenire complicanze.
La medicazione compressiva (tipo turbante o caschetto) deve essere mantenuta per il tempo indicato dal chirurgo, generalmente per alcuni giorni, con funzione protettiva e antiedemigena. Non deve essere rimossa o bagnata salvo diversa indicazione. I punti di sutura saranno rimossi secondo le tempistiche stabilite (di norma entro 7–14 giorni). I farmaci prescritti, quali analgesici ed eventualmente antibiotici, devono essere assunti secondo le modalità indicate.
È consigliato mantenere il capo sollevato durante il riposo, utilizzando 2–3 cuscini, per ridurre il gonfiore. L’applicazione di impacchi freddi può essere effettuata se raccomandata dal medico. L’igiene personale deve essere eseguita con cautela: i capelli non devono essere lavati fino alla rimozione del bendaggio iniziale; successivamente si potranno utilizzare detergenti delicati, evitando traumi sulle suture. È indispensabile partecipare ai controlli post-operatori programmati, al fine di monitorare l’evoluzione della guarigione.
Cosa evitare:
Per non compromettere il risultato dell’intervento, occorre evitare l’esposizione a temperature estreme per almeno un mese, inclusi sole diretto, saune e lampade abbronzanti, poiché il calore può aumentare il gonfiore e influire negativamente sulle cicatrici. Devono essere evitati sforzi fisici intensi, sollevamento pesi, sport di contatto e attività con rischio di trauma auricolare per almeno 4–6 settimane. Nella prima settimana è opportuno evitare di abbassare frequentemente la testa.
È necessario evitare di riprendere il fumo per almeno tre settimane dopo l’intervento, per non interferire con i processi di guarigione. Si raccomanda di non indossare indumenti a collo stretto che possano traumatizzare le orecchie o interferire con le suture, e di evitare il sonno in posizione laterale, appoggiando il capo sulle orecchie operate.
A cosa prestare attenzione:
È importante riconoscere tempestivamente eventuali segni di complicanza. Un dolore improvviso, intenso e persistente, associato a marcato gonfiore o variazione di colore (ad esempio colorito bluastro), può indicare un ematoma e richiede contatto immediato con il chirurgo. La comparsa di sanguinamento eccessivo o di una macchia di sangue rosso vivo sulla medicazione in progressivo aumento necessita di valutazione urgente.
Segni quali rossore, dolore crescente, gonfiore, febbre o secrezione purulenta possono indicare un’infezione e devono essere prontamente segnalati. L’insorgenza di asimmetrie marcate o deformità evidenti dopo l’intervento richiede una valutazione clinica. Sintomi sistemici quali difficoltà respiratorie, rash cutaneo diffuso o gonfiore del volto possono essere espressione di reazione allergica grave e impongono immediato intervento medico.
In sintesi, il rispetto scrupoloso delle indicazioni pre- e post-operatorie, unitamente all’attenzione ai segnali di allarme, è fondamentale per favorire una guarigione ottimale e ridurre il rischio di complicanze.
