Consenso informato alla procedura di Frenulectomia labiale
Hai bisogno di un modulo di consenso informato per la procedura di Frenulectomia labiale? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Frenulectomia labiale è un Trattamento, talvolta denominato anche "Rimozione del frenulo labiale", che rientra nell'area specialistica di Chirurgia maxillo-facciale. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "27.41 Frenulectomia labiale".
Consenso Informato Frenulectomia labiale: Illustrazione grafica
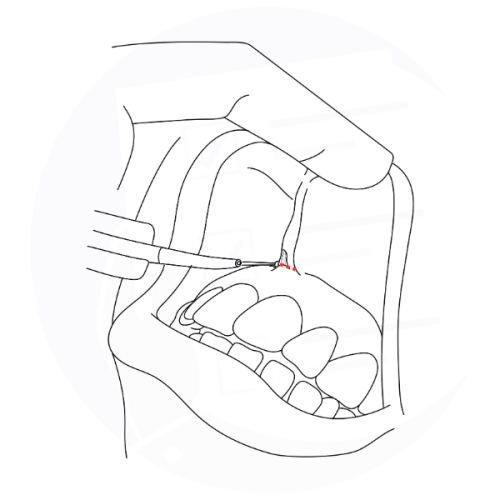
Frenulectomia labiale: rimozione chirurgica del frenulo del labbro superiore per migliorare mobilità e prevenire problematiche dentali o gengivali.
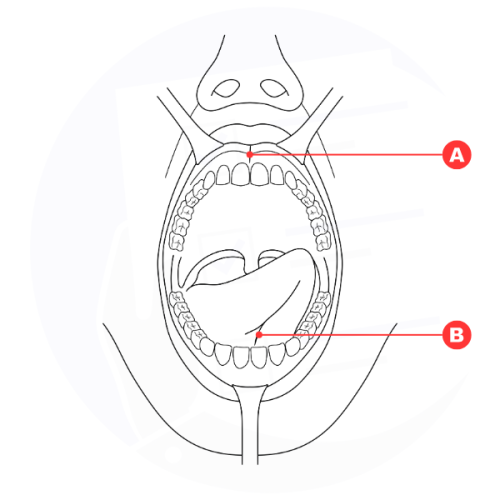
Anatomia dei frenuli orali: A) Frenulo labiale superiore, B) Frenulo linguale, rispettivamente coinvolti nella procedura di frenulectomia labiale e linguale.

Consenso Informato Frenulectomia labiale: Descrizione della procedura
Cosa è:
La frenulectomia labiale è un intervento chirurgico che consiste nella rimozione o nel ridimensionamento del frenulo labiale, una piccola piega di tessuto che connette il labbro superiore o inferiore alla gengiva. Il frenulo labiale può essere troppo corto o troppo teso, limitando i movimenti del labbro o causando problemi dentali e parodontali. L'intervento può essere eseguito sia a livello del frenulo superiore che di quello inferiore, a seconda delle necessità cliniche.
A cosa serve:
La frenulectomia labiale viene eseguita per correggere problemi funzionali o estetici derivanti da un frenulo labiale anomalo. Tra le principali finalità dell'intervento vi sono: migliorare la mobilità del labbro, prevenire o trattare recessioni gengivali, facilitare l'igiene orale, correggere una spaziatura anomala tra i denti (diastema) e migliorare l'efficacia di trattamenti ortodontici. Nei neonati e nei bambini piccoli, la frenulectomia può essere indicata per risolvere difficoltà di allattamento o di articolazione delle parole.
Che natura ha:
La frenulectomia labiale è una procedura chirurgica di tipo invasivo, ma di solito considerata minimamente traumatica. L'intervento può essere eseguito in anestesia locale e, in alcuni casi, con l'ausilio di un laser, riducendo così il sanguinamento e i tempi di guarigione. Nonostante il carattere invasivo, la procedura è generalmente ben tollerata e comporta un rischio minimo di complicazioni.
Cosa comporta:
La frenulectomia labiale interessa il frenulo labiale superiore o inferiore e, in misura variabile, i tessuti gengivali adiacenti. L'intervento comporta un'incisione o una rimozione del tessuto del frenulo, seguita da una sutura dei margini della ferita. Nel caso dell'uso di un laser, la cauterizzazione simultanea dei vasi sanguigni riduce il rischio di sanguinamento e può evitare la necessità di punti di sutura. Il trattamento coinvolge solo i tessuti molli e non ha un impatto diretto sui denti o sulle strutture ossee.
Quanto dura:
La frenulectomia labiale è un intervento relativamente breve. In genere, la procedura ha una durata di circa 15-30 minuti, a seconda della complessità del caso e della tecnica chirurgica impiegata. Il tempo totale, inclusivo di preparazione e recupero, può estendersi fino a un'ora. La guarigione completa dei tessuti trattati richiede solitamente da 1 a 2 settimane, durante le quali si raccomanda un'adeguata igiene orale e, se necessario, l'uso di farmaci analgesici o antiinfiammatori.
Consenso Informato Frenulectomia labiale: Benefici attesi
Cosa aspettarsi:
La frenulectomia labiale è una procedura finalizzata a correggere un frenulo labiale eccessivamente corto o teso e consente di ottenere diversi benefici funzionali e clinici. Uno dei principali effetti attesi è il miglioramento della mobilità del labbro superiore o inferiore, poiché la presenza di un frenulo anomalo può limitare i movimenti labiali e determinare difficoltà nella funzione orale e nell’articolazione delle parole. Dopo l’intervento, i pazienti riferiscono generalmente una maggiore libertà di movimento del labbro, con beneficio per attività quali parlare, mangiare e sorridere; il miglioramento della mobilità labiale presenta una percentuale di successo elevata, stimata tra l’85% e il 95%.
In molti casi, soprattutto a livello del labbro superiore, un frenulo labiale particolarmente teso può contribuire alla comparsa di un diastema interincisivo, ovvero uno spazio tra i due incisivi centrali. La frenulectomia può favorire la riduzione o l’eliminazione di tale spazio, in particolare quando la procedura è inserita in un percorso terapeutico che preveda anche un trattamento ortodontico. L’efficacia in questo ambito varia in relazione alla gravità del diastema e all’associazione con altre terapie, con percentuali di successo stimate intorno al 70–80% nei casi in cui la frenulectomia sia integrata con l’ortodonzia.
Un ulteriore beneficio riguarda la prevenzione o il trattamento della recessione gengivale, soprattutto quando il frenulo labiale inferiore esercita una trazione eccessiva sui tessuti gengivali. La frenulectomia consente di ridurre tale tensione e può contribuire a prevenire o rallentare la progressione della recessione gengivale. Quando l’intervento viene eseguito in fase precoce, la probabilità di prevenire ulteriori recessioni è elevata, con percentuali di successo che possono raggiungere l’80–90%; nei casi di recessioni già presenti, la procedura rappresenta spesso un primo passo terapeutico efficace, che può tuttavia richiedere l’associazione con ulteriori trattamenti parodontali per ottenere un risultato ottimale.
La presenza di un frenulo labiale anomalo può inoltre interferire con una corretta igiene orale, rendendo più difficoltosa la pulizia dei denti e delle gengive e aumentando il rischio di carie e patologie parodontali. Attraverso la rimozione o il rilascio del frenulo, la frenulectomia facilita le manovre di igiene quotidiana e contribuisce al mantenimento di una migliore salute orale; il miglioramento dell’igiene risulta significativo nel 70–90% dei pazienti, soprattutto quando vi è una buona adesione alle corrette pratiche di igiene orale dopo l’intervento.
Nei neonati, un frenulo labiale particolarmente teso può essere responsabile di difficoltà di suzione e interferire con l’allattamento al seno. In questi casi, la frenulectomia può determinare un miglioramento dell’attacco al seno e dell’efficacia dell’alimentazione, con percentuali di successo generalmente molto elevate, comprese tra l’80% e il 95%, in relazione alla gravità della condizione e alla tecnica utilizzata.
Nel complesso, la frenulectomia labiale è considerata una procedura altamente efficace, con una percentuale di successo globale che, pur variando in base alla specifica indicazione clinica, si colloca generalmente tra l’80% e il 90%. Il raggiungimento dei risultati attesi dipende dalla corretta esecuzione dell’intervento, dal rispetto delle indicazioni post-operatorie e dalla presenza di eventuali condizioni mediche concomitanti che possano influenzare i tempi di guarigione e l’esito finale.
Consenso Informato Frenulectomia labiale: Rischi e complicanze potenziali
Cosa può andare storto:
La frenulectomia labiale è una procedura chirurgica generalmente sicura, tuttavia, come ogni intervento sui tessuti molli del cavo orale, può essere associata a rischi e possibili complicanze, la cui conoscenza è essenziale per una decisione consapevole.
Durante o dopo l’intervento può verificarsi sanguinamento, poiché la procedura comporta un’incisione dei tessuti molli. Nella maggior parte dei casi il sanguinamento è minimo e facilmente controllabile; l’eventualità di un sanguinamento clinicamente significativo è rara, con una probabilità inferiore al 2–5%, mentre piccole perdite ematiche post-operatorie sono più frequenti ma generalmente gestibili con semplici misure locali.
Esiste inoltre un rischio di infezione del sito chirurgico, come in qualsiasi procedura invasiva. Un’infezione può manifestarsi con dolore, gonfiore e rallentamento della guarigione. Questo evento è poco frequente, con una probabilità stimata tra l’1% e il 3%, soprattutto quando vengono seguite correttamente le indicazioni di igiene orale nel periodo post-operatorio.
Il dolore post-operatorio rappresenta una risposta comune all’intervento, in particolare nei primi giorni successivi. Nella maggior parte dei casi il dolore è lieve o moderato e controllabile con comuni analgesici; una quota significativa di pazienti riferisce un certo grado di fastidio, con una probabilità stimata tra il 50% e il 70%, mentre il dolore intenso è segnalato solo in una minoranza dei casi.
Dopo la procedura possono comparire gonfiore e lividi nella zona trattata, generalmente transitori. Queste manifestazioni si osservano in circa il 20–40% dei pazienti, sono di solito di lieve entità e tendono a risolversi spontaneamente nel giro di pochi giorni.
È possibile, seppur raramente, la formazione di cicatrici anomale o ipertrofiche, che possono avere un impatto estetico o causare fastidio locale. La probabilità di questo evento è molto bassa, inferiore all’1%.
In alcuni casi può verificarsi una recidiva del frenulo, con riformazione parziale o completa del tessuto, rendendo necessario un ulteriore intervento. Anche questa evenienza è poco frequente, con una probabilità stimata tra il 2% e il 5%.
Sebbene estremamente raro, esiste un rischio teorico di danni ai denti, alle radici dentarie o alle strutture orali adiacenti, soprattutto in caso di difficoltà tecniche durante la procedura. Il rischio di tali lesioni è considerato molto basso, inferiore all’1%.
La frenulectomia può determinare alterazioni della sensibilità nella zona operata, come intorpidimento o formicolio. Nella maggior parte dei casi tali disturbi sono temporanei; la probabilità di un’alterazione transitoria è stimata tra l’1% e il 3%, mentre la perdita permanente della sensibilità è un evento eccezionale, con una frequenza inferiore all’1%.
Nei neonati sottoposti a frenulectomia per difficoltà di allattamento, esiste la possibilità che l’intervento non determini un miglioramento completo della suzione o che emergano nuove difficoltà. Il mancato beneficio sull’allattamento si osserva in circa il 5–10% dei casi, mentre un peggioramento della situazione è molto raro, con una probabilità inferiore al 2%.
Dal punto di vista sistemico, la frenulectomia è considerata una procedura estremamente sicura. Il rischio per la vita è puramente teorico ed è legato a complicanze eccezionali, quali gravi reazioni allergiche agli anestetici o infezioni severe. La probabilità di un evento fatale è stimata come estremamente bassa, inferiore allo 0,01%.
In rari casi possono manifestarsi ripercussioni psicologiche, quali insoddisfazione estetica o disagio emotivo rispetto al risultato dell’intervento, con possibile impatto sul benessere personale. Il rischio di tali esiti è basso, stimato intorno al 2–5%.
Infine, l’utilizzo di anestetici locali comporta un rischio di reazioni allergiche, che possono variare da forme lievi, come prurito o eruzioni cutanee, a reazioni gravi come l’anafilassi. Le reazioni allergiche lievi sono rare, con una probabilità inferiore all’1%, mentre quelle gravi sono eccezionali, con una frequenza inferiore allo 0,1%.
Nel complesso, la frenulectomia labiale presenta un elevato profilo di sicurezza e un alto tasso di successo, con una bassa incidenza di complicanze, generalmente lievi o moderate. È comunque fondamentale che il paziente discuta preventivamente con il medico i potenziali benefici e rischi dell’intervento, al fine di esprimere un consenso realmente informato e consapevole.
Consenso Informato Frenulectomia labiale: Controindicazioni
Relative:
Le controindicazioni relative sono situazioni che non escludono in modo definitivo l’intervento, ma richiedono una valutazione clinica attenta e personalizzata da parte del medico, al fine di stabilire se i benefici attesi superino i potenziali rischi e se siano necessarie particolari precauzioni o modifiche della procedura. Tra queste rientrano i disturbi della coagulazione, come emofilia o trombocitopenia, che comportano un aumentato rischio di sanguinamento intra- e post-operatorio; in tali casi la frenulectomia può essere eseguita adottando misure preventive specifiche, quali la correzione dei parametri coagulativi o l’impiego di terapie mirate. La presenza di infezioni orali o sistemiche attive, come gengiviti, ascessi dentali o infezioni generali in atto, può incrementare il rischio di complicanze infettive e rendere opportuno il rinvio della procedura fino alla completa risoluzione del quadro clinico, salvo situazioni urgenti che possano richiedere profilassi antibiotica. Anche le patologie sistemiche non compensate, come diabete mellito non controllato o ipertensione grave, possono interferire con i processi di guarigione e aumentare il rischio di complicanze, rendendo necessario un adeguato stabilizzazione clinica prima dell’intervento.
Ulteriori condizioni che richiedono particolare attenzione sono i pregressi interventi chirurgici nella stessa area, che possono aver determinato alterazioni cicatriziali dei tessuti, e le condizioni anatomiche complesse, come un frenulo con inserzione particolarmente estesa o bassa, che possono rendere la procedura tecnicamente più impegnativa e richiedere una pianificazione chirurgica accurata o il coinvolgimento di operatori con specifica esperienza. Infine, una storia di reazioni allergiche agli anestetici locali impone una valutazione dedicata, con l’eventuale utilizzo di anestetici alternativi o l’esecuzione di accertamenti allergologici prima dell’intervento.
Assolute:
Le controindicazioni assolute sono invece condizioni che impediscono in modo definitivo l’esecuzione della frenulectomia labiale, poiché il rischio associato risulta eccessivo rispetto ai potenziali benefici. Tra queste rientrano le infezioni sistemiche gravi o acute non trattate, come la sepsi o infezioni virali in fase attiva, ad esempio herpes orale acuto, che potrebbero essere aggravate dall’atto chirurgico e richiedono il differimento dell’intervento fino alla completa risoluzione.
Sono considerate controindicazioni assolute anche le condizioni di salute critiche o instabili, quali insufficienza cardiaca scompensata o insufficienza renale grave, nelle quali il rischio di complicanze supera ampiamente i benefici della procedura, rendendo necessario rinviare o evitare l’intervento finché il quadro clinico non risulti stabilizzato. Un’ulteriore controindicazione assoluta è rappresentata da una allergia grave e documentata a tutti gli anestetici locali disponibili, in assenza di alternative sicure, poiché l’anestesia è indispensabile per l’esecuzione della frenulectomia. Rientrano tra le controindicazioni definitive anche i gravi disturbi psichiatrici non compensati, come psicosi o disturbi d’ansia severi non trattati, che possono compromettere la comprensione, la collaborazione e la tolleranza della procedura.
Infine, il rifiuto informato del paziente costituisce una controindicazione assoluta, poiché il consenso informato rappresenta un requisito legale e deontologico imprescindibile, senza il quale l’intervento non può essere eseguito. Il paziente conferma di aver compreso tali condizioni e dichiara di escluderne la presenza al momento della firma.
Consenso Informato Frenulectomia labiale: Alternative disponibili
Possibili alternative:
Alla frenulectomia labiale possono essere considerate alcune alternative terapeutiche, la cui indicazione dipende dalla situazione clinica specifica del paziente, dall’età e dalla gravità dei disturbi associati. Una prima opzione consiste nell’osservazione e nel monitoraggio nel tempo del frenulo, senza intervenire immediatamente. In particolare nei bambini, il frenulo può andare incontro a un naturale allungamento con la crescita, consentendo in alcuni casi una risoluzione spontanea del problema. Un’ulteriore alternativa è rappresentata dalla terapia miofunzionale, che prevede l’esecuzione di esercizi mirati a migliorare la mobilità e la funzionalità del labbro senza ricorrere a un intervento chirurgico; questo approccio può contribuire a ridurre la tensione del frenulo e a migliorare la funzione labiale.
Qualora il problema principale sia la presenza di uno spazio tra i denti anteriori (diastema), può essere valutato un trattamento ortodontico, che consente di correggere l’allineamento dentale senza intervenire direttamente sul frenulo, pur non eliminando sempre la causa anatomica sottostante. Esiste infine la frenuloplastica, una procedura chirurgica alternativa che, anziché rimuovere completamente il frenulo, ne prevede il riposizionamento o la modifica, con l’obiettivo di ridurne la tensione preservando una maggiore quantità di tessuto rispetto alla frenulectomia.
Principali differenze:
Rispetto alla frenulectomia labiale, ciascuna delle alternative disponibili presenta specifici benefici e limiti. L’osservazione e il monitoraggio non comportano rischi chirurgici o anestesiologici e permettono di evitare interventi invasivi, soprattutto nei bambini; tuttavia, questa scelta potrebbe non portare alla risoluzione del problema qualora il frenulo non si modifichi nel tempo e potrebbe ritardare il trattamento di eventuali disturbi funzionali o estetici. La terapia miofunzionale è un approccio non invasivo, privo di rischi chirurgici, che può migliorare la funzione muscolare e la mobilità del labbro, ma può risultare meno efficace nei casi di frenulo particolarmente corto o teso, richiede un impegno costante e prolungato e non garantisce risultati certi o rapidi.
I trattamenti ortodontici possono essere efficaci nel correggere il diastema e migliorare l’estetica e l’allineamento dentale senza ricorrere alla chirurgia, ma non agiscono direttamente sulla tensione del frenulo, possono risultare scomodi, richiedere tempi lunghi e presentare un rischio di recidiva del diastema se il frenulo non viene trattato. La frenuloplastica, infine, è generalmente meno invasiva rispetto alla frenulectomia e consente una maggiore conservazione dei tessuti, alleviando la tensione del frenulo; tuttavia, potrebbe non essere altrettanto efficace nel risolvere in modo definitivo il problema e può comportare un rischio di recidiva superiore rispetto alla frenulectomia.
Conseguenze del rifiuto:
Nel caso in cui il paziente scelga di non sottoporsi alla frenulectomia labiale, possono verificarsi alcune conseguenze cliniche e funzionali. La persistenza di un frenulo corto o teso può determinare problemi funzionali continuativi, quali limitazioni nella mobilità del labbro, difficoltà nella fonazione, nella masticazione o, nei neonati, nell’allattamento. La tensione del frenulo può inoltre favorire lo sviluppo o il mantenimento di problematiche dentali o parodontali, come recessioni gengivali o diastemi, che potrebbero richiedere in futuro trattamenti più complessi e invasivi. Non va escluso un possibile impatto estetico e psicologico, legato alla presenza di alterazioni visibili, con ripercussioni sulla fiducia in sé stessi e sul benessere emotivo. In alcuni casi, la mancata correzione del problema può condurre a un peggioramento progressivo della condizione, rendendo necessario un intervento successivo più complesso o urgente.
In sintesi, la decisione di non procedere con la frenulectomia può comportare la persistenza o l’aggravamento dei disturbi funzionali ed estetici legati al frenulo; le alternative disponibili offrono comunque diverse possibilità, da valutare in base alla gravità del quadro clinico e alle preferenze del paziente. La scelta terapeutica deve essere condivisa con il medico, attraverso una valutazione attenta del rapporto rischi/benefici di ciascuna opzione.
Consenso Informato Frenulectomia labiale: Indicazioni pre e post-procedura
Cosa fare prima:
Prima di sottoporsi a frenulectomia labiale, è necessario che il paziente segua alcune indicazioni pre-operatorie volte a garantire una preparazione adeguata e a ridurre il rischio di complicanze. È fondamentale aver effettuato una consultazione preliminare approfondita con il medico, durante la quale devono essere chiariti tutti gli aspetti della procedura, comprese le finalità, le aspettative realistiche, i possibili rischi e le alternative terapeutiche disponibili. In questa fase il paziente deve comunicare in modo completo e accurato eventuali patologie preesistenti, allergie, in particolare agli anestetici locali, nonché tutti i farmaci o integratori assunti abitualmente.
Qualora il paziente assuma farmaci anticoagulanti o antipiastrinici, come warfarin, aspirina o clopidogrel, il medico potrà valutare l’opportunità di una sospensione temporanea prima dell’intervento, sempre in accordo con il medico curante, al fine di ridurre il rischio di sanguinamento. È essenziale non modificare o interrompere autonomamente alcuna terapia farmacologica. In alcune situazioni, qualora sussistano condizioni che aumentano il rischio infettivo, il medico potrà prescrivere una profilassi antibiotica, che dovrà essere assunta seguendo scrupolosamente le indicazioni ricevute.
Nei giorni precedenti la procedura è inoltre importante mantenere una accurata igiene orale, con una detersione attenta di denti e gengive e, se indicato, l’utilizzo di un collutorio antibatterico. In base al tipo di anestesia prevista, locale o generale, potrebbe essere richiesto un periodo di digiuno di almeno sei ore prima dell’intervento, secondo le specifiche istruzioni fornite dal medico. Qualora sia prevista sedazione o anestesia generale, è opportuno organizzarsi per la presenza di un accompagnatore il giorno della procedura.
Cosa fare dopo:
Dopo l’intervento, il rispetto delle indicazioni post-operatorie è essenziale per favorire una corretta guarigione. Subito dopo la procedura può essere applicata una garza compressiva sul sito chirurgico; mordere delicatamente la garza per circa trenta minuti contribuisce a controllare il sanguinamento. La garza deve essere sostituita solo se necessario, attenendosi alle indicazioni del medico. L’igiene orale deve essere mantenuta con attenzione, evitando però di spazzolare direttamente la zona operata nei primi giorni; l’eventuale utilizzo di un collutorio antibatterico prescritto aiuta a ridurre il rischio di infezione.
È importante assumere antidolorifici o antibiotici esclusivamente secondo le modalità indicate dal medico, rispettando dosaggi e tempi di assunzione. Nei giorni immediatamente successivi all’intervento è consigliabile seguire una alimentazione morbida e fredda, evitando cibi caldi, duri o piccanti che potrebbero irritare il sito chirurgico o interferire con il processo di guarigione. È inoltre raccomandato osservare un adeguato riposo, evitando sforzi fisici eccessivi per almeno ventiquattro-quarantotto ore.
Cosa evitare:
Nel periodo post-operatorio è necessario evitare alcuni comportamenti che potrebbero favorire complicanze. In particolare, è opportuno astenersi dal fumo e dal consumo di alcolici per almeno una o due settimane, poiché tali sostanze possono rallentare la guarigione e aumentare il rischio di infezioni o sanguinamento. Devono essere evitati anche cibi duri o bevande calde nei primi giorni e qualsiasi attività fisica intensa, compreso il sollevamento di pesi o l’attività sportiva, fino a diversa indicazione medica. È infine importante non manipolare il sito chirurgico con le dita o con oggetti, al fine di ridurre il rischio di infezione e favorire una corretta cicatrizzazione.
A cosa prestare attenzione:
Il paziente deve prestare particolare attenzione ad alcuni segni e sintomi che richiedono una valutazione medica tempestiva. Un lieve sanguinamento nelle prime ore dopo l’intervento è considerato normale; tuttavia, la comparsa di sanguinamento abbondante o persistente, che non si arresta entro ventiquattro ore, richiede un contatto immediato con il medico. È necessario monitorare il sito chirurgico per eventuali segni di infezione, quali rossore marcato, gonfiore persistente, aumento progressivo del dolore o fuoriuscita di secrezioni purulente; anche la comparsa di febbre può indicare un’infezione sistemica.
Un dolore intenso, non controllabile con i farmaci prescritti o in progressivo peggioramento, deve essere segnalato al medico. Sebbene raro, un gonfiore importante che comprometta la respirazione o la deglutizione rappresenta un’emergenza medica e richiede un intervento immediato. Eventuali alterazioni della sensibilità, come intorpidimento o formicolio persistente o perdita di sensibilità a carico del labbro o della bocca, devono essere riferite al medico qualora non mostrino segni di miglioramento.
