Consenso informato alla procedura di Biopsia orale
Hai bisogno di un modulo di consenso informato per la procedura di Biopsia orale? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Biopsia orale è un Accertamento, talvolta denominato anche "Prelievo istologico dalla bocca", che rientra nell'area specialistica di Chirurgia maxillo-facciale. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "24.1 Procedure diagnostiche su denti, gengive e alveoli, 27.2 Procedure diagnostiche sulla cavità orale".
Consenso Informato Biopsia orale: Illustrazione grafica
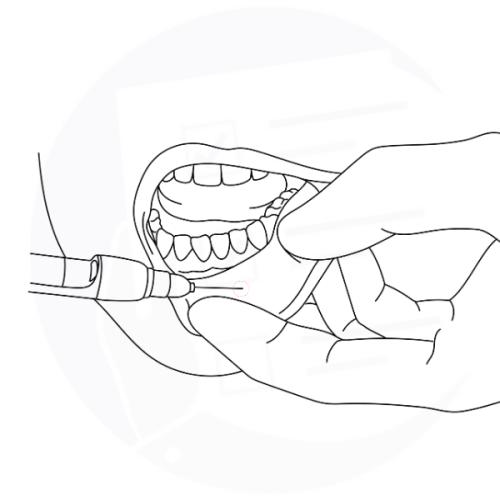
Biopsia orale: l'immagine mostra un prelievo di tessuto dalla mucosa labiale inferiore, con uno strumento chirurgico, al fine di analizzare eventuali anomalie.
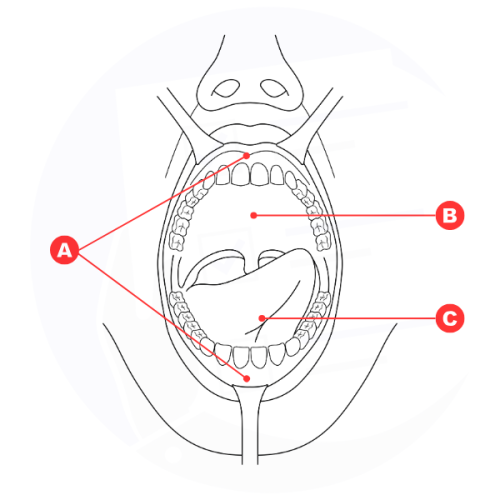
Biopsia orale: aree di prelievo campione su gengiva (A), palato (B) o lingua (C) per analisi istologica.

Consenso Informato Biopsia orale: Descrizione della procedura
Cosa è:
La biopsia orale è una procedura diagnostica che consiste nel prelievo di un piccolo campione di tessuto dalla mucosa orale, ossia dalla superficie interna della bocca. Questo campione di tessuto verrà poi esaminato al microscopio da un patologo per identificare eventuali anomalie cellulari o tissutali. La biopsia può essere eseguita su diverse aree del cavo orale, inclusi le gengive, la lingua, il palato, il pavimento della bocca e l'interno delle guance.
La procedura viene eseguita in anestesia locale: dopo aver anestetizzato l'area interessata, il medico utilizza strumenti chirurgici sterili per rimuovere una porzione di tessuto sospetto. In alcuni casi, potrebbe essere necessario applicare punti di sutura per facilitare la guarigione.
A cosa serve:
La biopsia orale serve a diagnosticare o escludere patologie del cavo orale, come lesioni precancerose, neoplasie maligne, infezioni, malattie infiammatorie o altre anomalie tissutali. È uno strumento fondamentale per determinare la natura di lesioni o alterazioni che non possono essere identificate con certezza attraverso esami clinici o radiologici.
Che natura ha:
Si tratta di una procedura invasiva e chirurgica, ma generalmente minimamente dolorosa grazie all'uso dell'anestesia locale. Non è distruttiva, poiché il prelievo è limitato a una piccola porzione di tessuto. Non richiede l'uso di farmaci sistemici, ma può prevedere l'applicazione di disinfettanti locali e, se necessario, di punti di sutura riassorbibili o non riassorbibili.
Cosa comporta:
La biopsia orale coinvolge direttamente il cavo orale e può interessare diverse strutture della bocca a seconda della localizzazione della lesione da esaminare. Durante la procedura, il medico pratica una piccola incisione nella mucosa orale per rimuovere un campione di tessuto. La zona interessata è generalmente di piccole dimensioni (millimetri) e il prelievo è eseguito con strumenti chirurgici sterili.
Il tessuto rimosso viene inviato a un laboratorio di patologia per l'analisi microscopica. Nel post-operatorio, il paziente potrebbe avvertire un lieve dolore o fastidio nella zona dell'incisione, che può essere gestito con analgesici comuni. Potrebbero verificarsi anche lievi sanguinamenti e gonfiori, solitamente transitori e di breve durata.
Quanto dura:
La durata della procedura di biopsia orale è generalmente breve, con un tempo complessivo che varia dai 15 ai 30 minuti, a seconda della complessità e della localizzazione della lesione. L'intervento vero e proprio di prelievo del tessuto richiede solo pochi minuti, mentre il tempo rimanente è dedicato alla preparazione dell'area, all'anestesia locale e alla gestione post-procedurale (ad esempio, la sutura, se necessaria). Il tempo di guarigione della ferita può variare da pochi giorni a un paio di settimane, a seconda della dimensione e della posizione del prelievo, nonché delle condizioni generali del paziente.
Consenso Informato Biopsia orale: Benefici attesi
Cosa aspettarsi:
La biopsia orale rappresenta uno strumento diagnostico di primaria importanza, in quanto consente di ottenere informazioni determinanti per l’inquadramento clinico e per l’impostazione del successivo percorso terapeutico. Il principale beneficio consiste nella possibilità di formulare una diagnosi precisa, grazie all’analisi microscopica del tessuto prelevato. Tale esame permette di identificare con certezza la natura della lesione o dell’anomalia presente nel cavo orale, distinguendo tra condizioni benigne e maligne e individuando eventuali patologie precancerose suscettibili di evoluzione se non adeguatamente trattate.
Una volta definita la diagnosi, la procedura consente una pianificazione terapeutica mirata ed efficace. In presenza, ad esempio, di una neoplasia maligna, l’esame istologico fornisce elementi utili per stabilire lo stadio della malattia e orientare la scelta del trattamento più appropriato, che può comprendere chirurgia, radioterapia o altre strategie terapeutiche.
Nel caso di lesioni precancerose o di condizioni croniche, la biopsia non si limita alla diagnosi iniziale, ma può essere impiegata anche per il monitoraggio nel tempo dell’evoluzione della patologia, con l’obiettivo di prevenire la progressione verso stadi più avanzati e di valutare l’efficacia dei trattamenti intrapresi.
Pur trattandosi di una procedura invasiva, la biopsia orale è generalmente considerata a basso rischio e ben tollerata. L’impiego dell’anestesia locale consente di ridurre significativamente il dolore durante l’esecuzione, mentre i tempi di recupero risultano in genere brevi e compatibili con una rapida ripresa delle normali attività.
Sotto il profilo diagnostico, la biopsia orale è ritenuta altamente affidabile, con una accuratezza superiore al 95%, il che significa che nella grande maggioranza dei casi consente di ottenere un’identificazione chiara e precisa della patologia in esame.
In situazioni selezionate, in particolare nel caso di lesioni benigne di piccole dimensioni e ben delimitate, il prelievo può comportare anche la rimozione completa della lesione stessa, con un potenziale effetto curativo stimabile intorno al 70–80%. Tuttavia, è opportuno precisare che tale risultato non costituisce l’obiettivo primario della procedura, che rimane eminentemente diagnostico.
Per quanto riguarda le lesioni precancerose, come la leucoplachia, il successo in termini di monitoraggio e prevenzione della progressione verso una forma maligna dipende dalla tempestività del trattamento e dalla regolarità dei controlli. In presenza di una gestione appropriata, l’efficacia nel prevenire l’evoluzione verso stadi più gravi può superare il 90%.
Il concetto di “successo” della biopsia deve essere inteso principalmente come capacità di fornire informazioni diagnostiche critiche e determinanti, sulle quali si fondano le successive decisioni cliniche, piuttosto che come trattamento diretto della patologia, che viene eventualmente attuato in una fase successiva.
Eventuali limiti rispetto ai risultati o agli obiettivi perseguiti includono la possibilità che il campione prelevato non sia rappresentativo dell’area patologica o risulti quantitativamente insufficiente, circostanza che potrebbe rendere necessaria la ripetizione della procedura. In rari casi possono verificarsi falsi negativi, soprattutto quando la lesione presenta caratteristiche eterogenee. Inoltre, l’analisi istologica richiede un intervallo di tempo, generalmente compreso tra pochi giorni e una settimana, durante il quale può persistere una condizione di incertezza diagnostica.
Nonostante tali limiti, la biopsia orale costituisce uno strumento diagnostico fondamentale e altamente affidabile, i cui benefici, in termini di orientamento delle decisioni cliniche e miglioramento degli esiti di salute, risultano ampiamente superiori alle potenziali limitazioni.
Consenso Informato Biopsia orale: Rischi e complicanze potenziali
Cosa può andare storto:
La biopsia orale è generalmente considerata una procedura sicura; tuttavia, come ogni atto medico invasivo, può comportare rischi ed effetti indesiderati. Di seguito sono descritti i possibili eventi avversi, distinti per tipologia e accompagnati, ove disponibile, da una stima della probabilità.
Dopo il prelievo è frequente la comparsa di dolore o fastidio nel sito di biopsia, generalmente di lieve entità e controllabile con comuni analgesici. Tale evenienza è riportata con probabilità elevata, fino all’80% dei pazienti. È possibile inoltre osservare un gonfiore locale nell’area trattata, in genere moderato e destinato a risolversi spontaneamente nel giro di pochi giorni, con una probabilità stimata tra il 30% e il 50%. Un sanguinamento lieve immediatamente successivo al prelievo è da considerarsi normale e interessa quasi tutti i pazienti. Più raramente può formarsi un ematoma o livido nella sede della biopsia, evento generalmente innocuo, con una frequenza intorno al 5%.
Tra le complicanze generali rientra la possibile infezione locale, dovuta alla penetrazione di batteri nella ferita, che può manifestarsi con arrossamento, aumento del dolore o presenza di secrezione purulenta; la probabilità è bassa, stimata tra l’1% e il 3%. Può inoltre verificarsi un sanguinamento prolungato, persistente oltre le prime ore, che può richiedere un intervento medico; tale evenienza è riportata in circa l’1% dei casi. Sono possibili anche reazioni allergiche all’anestetico locale, che possono includere rash cutaneo, prurito o gonfiore; le forme gravi risultano rare, con una probabilità inferiore allo 0,1%.
In rari casi possono verificarsi lesioni ai nervi locali, con comparsa di intorpidimento, formicolio o riduzione della sensibilità nell’area interessata; tali alterazioni sono generalmente temporanee, ma in casi eccezionali possono essere permanenti. La probabilità è inferiore all’1%. È inoltre possibile un danno accidentale ai denti o alle strutture adiacenti, inclusi i tessuti molli circostanti, con frequenza anch’essa inferiore all’1%. Nel cavo orale le cicatrici risultano di norma minime e poco evidenti; tuttavia possono verificarsi cicatrici visibili o retrazione tissutale, con una probabilità stimata intorno al 2%. In alcuni pazienti può comparire una difficoltà temporanea nella fonazione o nella deglutizione, legata a dolore o limitazione dei movimenti della bocca, con una frequenza approssimativa del 5%.
Eventi sistemici sono eccezionali. La possibile comparsa di infezione sistemica (batteriemia), dovuta alla diffusione di batteri nel circolo ematico, è estremamente rara, con una probabilità inferiore allo 0,01%. Ancora più rara è la reazione anafilattica all’anestetico locale, grave manifestazione allergica che richiede intervento medico immediato, con probabilità inferiore allo 0,005%. Il decesso correlato alla biopsia orale rappresenta un evento eccezionale, generalmente associato a reazioni allergiche gravi o a complicanze in pazienti con importanti condizioni mediche preesistenti, con una probabilità stimata inferiore allo 0,001%.
Nella grande maggioranza dei casi non si verificano complicanze significative e i benefici diagnostici della procedura superano i potenziali rischi. Il medico adotta tutte le misure preventive necessarie, inclusa un’accurata valutazione dello stato di salute generale e l’impiego di tecniche sterili, al fine di ridurre al minimo la possibilità di eventi avversi.
Prima dell’intervento è fondamentale informare il medico in merito a allergie note a farmaci, in particolare agli anestetici locali, all’eventuale assunzione di farmaci anticoagulanti o antiaggreganti piastrinici, nonché alla presenza di condizioni mediche preesistenti, quali disturbi della coagulazione o patologie cardiache. L’osservanza scrupolosa delle indicazioni pre e post-operatorie fornite contribuisce ulteriormente a contenere il rischio di complicanze.
Consenso Informato Biopsia orale: Controindicazioni
Relative:
Le controindicazioni relative sono rappresentate da condizioni cliniche che non escludono in modo automatico l’esecuzione della biopsia orale, ma che richiedono un’attenta valutazione del rapporto tra rischi e benefici. In tali circostanze la procedura può essere effettuata adottando particolari precauzioni oppure può essere temporaneamente rinviata fino alla stabilizzazione o risoluzione della condizione sottostante.
Tra queste rientrano i disturbi della coagulazione del sangue, quali emofilia o trombocitopenia, nonché l’assunzione di farmaci anticoagulanti (ad esempio warfarin, eparina) o antiaggreganti piastrinici (come aspirina o clopidogrel), che comportano un aumento del rischio emorragico. In tali casi il medico può richiedere esami di laboratorio per la valutazione della coagulazione o considerare un’eventuale modifica temporanea della terapia, secondo appropriate indicazioni cliniche.
La presenza di infezioni locali acute del cavo orale, come ascessi o stomatiti, può incrementare il rischio di diffusione dell’infezione; pertanto è generalmente preferibile trattare l’infezione prima di procedere con la biopsia.
Anche le malattie sistemiche non controllate, quali diabete mellito non compensato, ipertensione arteriosa grave o insufficienza cardiaca, richiedono una preliminare ottimizzazione terapeutica prima dell’esecuzione di procedure chirurgiche, seppur minori.
La gravidanza costituisce un’ulteriore condizione di cautela. Sebbene la biopsia orale sia in genere considerata sicura, durante la gestazione si tende a limitare le procedure invasive; l’indicazione sarà quindi valutata con particolare attenzione, soprattutto nel primo trimestre.
Devono inoltre essere segnalate eventuali allergie note agli anestetici locali o ad altri farmaci impiegati durante la procedura, al fine di individuare possibili alternative farmacologiche sicure.
Infine, alcune patologie neurologiche o psichiatriche, come epilessia non controllata o disturbi d’ansia gravi, possono rendere difficoltosa la collaborazione del paziente durante l’atto chirurgico e richiedono una valutazione individualizzata.
Assolute:
Le controindicazioni assolute sono condizioni che impediscono l’esecuzione della biopsia orale, in quanto i rischi risultano nettamente superiori ai potenziali benefici. In loro presenza la procedura non deve essere eseguita.
Rientra tra queste una allergia grave o ipersensibilità agli anestetici locali in assenza di alternative sicure, che potrebbe determinare reazioni anafilattiche potenzialmente letali.
Costituiscono controindicazione assoluta anche infezioni sistemiche gravi o stati di sepsi, poiché qualsiasi procedura invasiva potrebbe aggravare il quadro clinico generale.
Analogamente, patologie cardiache instabili, quali angina pectoris instabile o aritmie gravi non controllate, aumentano significativamente il rischio di eventi cardiaci durante la procedura.
Un’ulteriore controindicazione assoluta è l’incapacità del paziente di esprimere un consenso informato valido, ad esempio in presenza di alterazioni dello stato di coscienza o di gravi deficit cognitivi in assenza di un tutore legale.
Rappresentano infine controindicazioni assolute condizioni ematologiche gravi non correggibili, come coagulopatie congenite non gestibili o piastrinopenia severa, nonché il rifiuto esplicito del paziente dopo adeguata informazione sui rischi e benefici della procedura.
Il paziente dichiara di essere stato informato in merito alle suddette controindicazioni assolute e di non presentare condizioni che impediscano l’esecuzione della biopsia orale.
Consenso Informato Biopsia orale: Alternative disponibili
Possibili alternative:
In determinate situazioni cliniche possono essere prese in considerazione alternative alla biopsia orale, la cui indicazione dipende dalle caratteristiche della lesione e dal contesto generale del paziente.
Una prima possibilità è rappresentata dall’osservazione clinica con monitoraggio nel tempo, che può essere scelta quando la lesione appare stabile e priva di segni clinici sospetti per malignità. In tali casi il medico può decidere di controllarne periodicamente l’evoluzione senza procedere immediatamente a un prelievo.
Un’altra opzione è la citologia esfoliativa (spazzolato orale), metodica non invasiva che consiste nel prelievo di cellule superficiali mediante uno spazzolino dedicato, successivamente analizzate in laboratorio dal punto di vista citologico.
Possono inoltre essere impiegate tecniche di imaging avanzate, quali fluorescenza tissutale, autofluorescenza o spettroscopia, che consentono di individuare aree sospette senza necessità di asportare tessuto.
In casi selezionati può essere utilizzata la biopsia con ago sottile (agoaspirato), più frequente in altri distretti anatomici ma talvolta applicabile anche nel cavo orale per lesioni palpabili, al fine di ottenere materiale cellulare per analisi citologica.
Infine, la biopsia può essere eseguita con laser o strumenti alternativi, tecniche che possono ridurre il sanguinamento intraoperatorio e migliorare il comfort nel periodo post-operatorio.
Principali differenze:
Le alternative descritte differiscono dalla biopsia tradizionale soprattutto in termini di accuratezza diagnostica, grado di invasività e profilo di rischio.
L’osservazione clinica evita un atto invasivo, ma comporta il rischio di ritardare la diagnosi di una eventuale patologia significativa e non consente di ottenere un esame istologico definitivo.
La citologia esfoliativa è semplice e meno invasiva, ma presenta una precisione diagnostica inferiore rispetto alla biopsia incisionale o escissionale e può non rilevare lesioni profonde né fornire informazioni sull’architettura tissutale.
Le tecniche di imaging avanzate sono non invasive e utili per individuare aree anomale, ma non sostituiscono la biopsia ai fini della conferma diagnostica, svolgendo prevalentemente una funzione di screening.
La biopsia con ago sottile determina un trauma tissutale minore, ma può risultare meno accurata nella valutazione di alcune lesioni orali, poiché consente il prelievo di cellule isolate senza preservare la struttura del tessuto.
L’impiego del laser o di strumenti alternativi può ridurre il sanguinamento e il disagio, ma l’energia termica utilizzata può alterare i margini del campione, rendendo talvolta più complessa l’interpretazione istologica.
Conseguenze del rifiuto:
La decisione di non sottoporsi alla biopsia orale può comportare diverse conseguenze. In primo luogo vi è il rischio di mancata diagnosi precoce di una eventuale patologia maligna o precancerosa, con possibile progressione verso stadi più avanzati e prognosi meno favorevole.
Una diagnosi tardiva può determinare una riduzione delle opzioni terapeutiche efficaci, rendendo necessari trattamenti più invasivi o complessi.
La lesione potrebbe inoltre evolvere con peggioramento dei sintomi, quali aumento di volume, dolore, ulcerazione o sanguinamento, con impatto negativo sulla qualità della vita.
Nel caso in cui la lesione sia maligna, esiste il rischio di diffusione metastatica ad altri distretti dell’organismo.
Infine, l’assenza di una diagnosi certa può determinare ansia e incertezza prolungata, con ripercussioni sul benessere psicologico.
È pertanto fondamentale discutere approfonditamente con il medico le ragioni dell’eventuale rifiuto e valutare attentamente i rischi connessi alla mancata diagnosi, al fine di assumere una decisione consapevole e informata.
Consenso Informato Biopsia orale: Indicazioni pre e post-procedura
Cosa fare prima:
Per una corretta preparazione alla biopsia orale è necessario attenersi ad alcune indicazioni. È fondamentale informare il medico di tutti i farmaci assunti, inclusi integratori, medicinali da banco e rimedi erboristici. In particolare, deve essere segnalata l’eventuale assunzione di anticoagulanti o antiaggreganti piastrinici (come aspirina, warfarin o clopidogrel), poiché potrebbe rendersi necessaria una modifica temporanea della terapia, sempre sotto controllo medico.
Devono inoltre essere comunicate eventuali allergie note, soprattutto ad anestetici locali, antibiotici o materiali impiegati in ambito sanitario, così da consentire la scelta di farmaci e dispositivi adeguati e sicuri.
È raccomandato evitare fumo e alcol nelle 24 ore precedenti l’intervento, poiché tali sostanze possono interferire con la guarigione e aumentare il rischio di complicanze. È importante mantenere una accurata igiene orale, lavando i denti e utilizzando il filo interdentale prima dell’appuntamento, al fine di ridurre la carica batterica e il rischio infettivo.
Generalmente la biopsia orale in anestesia locale non richiede digiuno; tuttavia è necessario seguire eventuali indicazioni specifiche fornite dal medico riguardo all’assunzione di cibo e bevande. Sebbene l’intervento venga solitamente eseguito in anestesia locale, può essere utile organizzare la presenza di un accompagnatore, soprattutto in caso di ansia significativa o qualora sia previsto l’impiego di sedativi. È consigliabile presentarsi con un certo anticipo rispetto all’orario fissato, così da completare eventuali adempimenti amministrativi e chiarire eventuali dubbi residui.
Cosa fare dopo:
Dopo la procedura è essenziale seguire scrupolosamente le indicazioni post-operatorie per favorire una corretta guarigione. Un lieve sanguinamento è considerato normale; si raccomanda di applicare una garza sterile sull’area e di esercitare una pressione delicata per circa 15–30 minuti per facilitare la coagulazione.
In presenza di dolore o fastidio, è possibile assumere gli analgesici prescritti, come il paracetamolo. È opportuno evitare aspirina o altri farmaci antinfiammatori non steroidei senza indicazione medica, poiché possono aumentare il rischio di sanguinamento. Per contenere gonfiore e infiammazione può essere utile applicare ghiaccio esternamente sulla guancia, per 15 minuti ogni ora nelle prime 4–6 ore.
Nelle prime 24 ore si consiglia di assumere alimenti morbidi e freschi, evitando cibi caldi, piccanti o croccanti che potrebbero irritare la zona. È importante mantenere una buona idratazione, preferendo acqua ed evitando bevande calde o alcoliche. L’igiene orale deve essere proseguita con attenzione, evitando di spazzolare direttamente l’area trattata per almeno 24 ore; successivamente la pulizia potrà essere ripresa in modo delicato con uno spazzolino morbido.
Dopo le prime 24 ore possono essere effettuati risciacqui con soluzione salina tiepida, preparata con mezzo cucchiaino di sale in un bicchiere d’acqua, due o tre volte al giorno, per favorire la guarigione. È indicato osservare un adeguato riposo ed evitare attività fisica intensa per almeno 24–48 ore. In presenza di suture, occorre attenersi alle indicazioni ricevute circa la loro rimozione o il loro riassorbimento spontaneo, evitando di manipolarle con lingua o dita. È indispensabile seguire tutte le prescrizioni mediche e presentarsi ai controlli programmati.
Cosa evitare:
Per ridurre il rischio di complicanze è necessario evitare il fumo per almeno 48–72 ore, poiché può ritardare la guarigione e favorire infezioni. Anche l’assunzione di alcol dovrebbe essere evitata per almeno 24–48 ore, in quanto può interferire con la coagulazione e irritare i tessuti. Devono essere evitati cibi e bevande calde o piccanti, nonché alimenti duri o croccanti che possano traumatizzare la ferita o depositarsi al suo interno.
È sconsigliato l’uso di cannucce, poiché la suzione può disturbare il coagulo ematico e rallentare il processo di guarigione. Non si deve toccare o manipolare l’area della biopsia con dita o lingua, né spazzolare vigorosamente i denti in prossimità della zona trattata fino a completa guarigione. Anche l’attività fisica intensa dovrebbe essere evitata per almeno 24–48 ore.
A cosa prestare attenzione:
È importante monitorare il decorso post-operatorio e contattare tempestivamente il medico in presenza di sanguinamento eccessivo o prolungato, non controllabile con compressione locale. Devono essere segnalati eventuali segni di infezione, quali dolore intenso, gonfiore marcato, arrossamento progressivo o presenza di secrezioni purulente o maleodoranti.
Una febbre superiore a 38°C può indicare un’infezione sistemica e richiede valutazione medica. È necessario richiedere immediata assistenza in caso di difficoltà respiratorie o gonfiore che comprometta respirazione o deglutizione. Vanno inoltre segnalate eventuali reazioni allergiche, come rash cutaneo, prurito, gonfiore di viso, labbra o lingua, o difficoltà respiratorie.
Un’alterazione della sensibilità che persista oltre 24 ore, con intorpidimento o perdita di sensibilità nell’area interessata o circostante, deve essere riferita al medico. Analogamente, è opportuno segnalare dolore severo non controllato dagli analgesici prescritti, apertura prematura delle suture o qualsiasi altro sintomo ritenuto preoccupante, come nausea, vomito, cefalea intensa o vertigini.
Una comunicazione tempestiva con il medico o con il professionista sanitario è essenziale per gestire adeguatamente eventuali complicanze o dubbi nel periodo post-operatorio.
