Consenso informato alla procedura di Anestesia
Hai bisogno di un modulo di consenso informato per la procedura di Anestesia? Sei nel posto giusto: in questa pagina troverai le informazioni essenziali che il professionista sanitario deve fornire per garantire un consenso informato completo e consapevole da parte del paziente.
La procedura di Anestesia è un Trattamento, talvolta denominato anche "Procedura anestesiologica per analgesia" o "Induzione anestetica", che rientra nell'area specialistica di Anestesia, rianimazione e terapia intensiva e del dolore. In base alla classificazione ICD-9-CM (International Classification of Diseases, 9th revision - Clinical Modification), questo Trattamento può essere incluso nel seguente codice: "03.91 Iniezione di anestetico nel canale vertebrale per analgesia - 04.81 Iniezione di anestetico in nervo periferico per analgesia - 05.31 Iniezione di anestetico nei nervi simpatici per analgesia".
Consenso Informato Anestesia: Illustrazione grafica
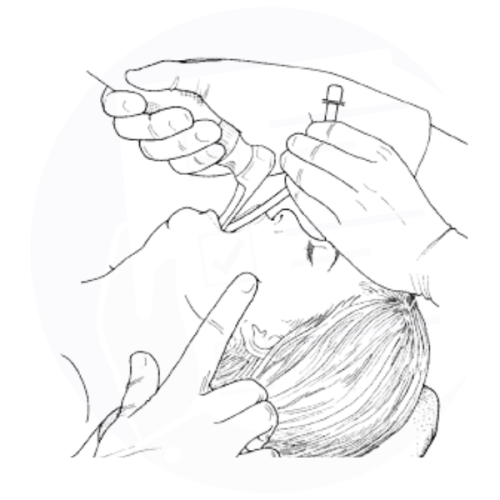
Procedura di intubazione orotracheale durante anestesia generale per garantire la pervietà delle vie aeree e il supporto respiratorio.
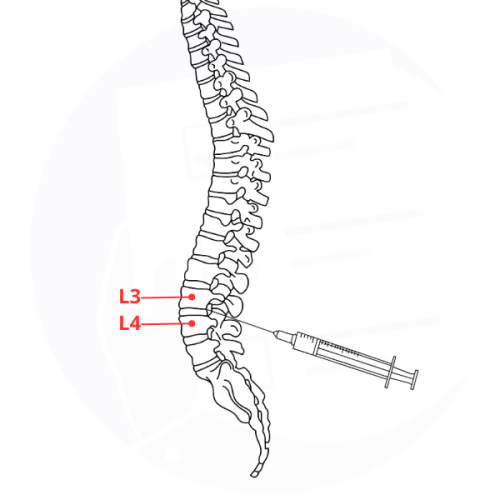
Procedura di anestesia spinale con iniezione di farmaco nello spazio subaracnoideo tra le vertebre L3 e L4 per analgesia regionale.
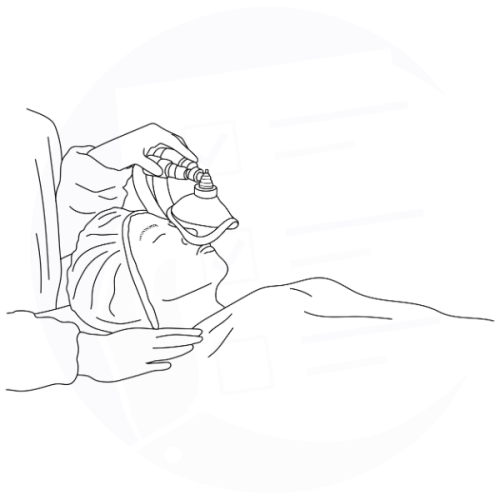
Somministrazione di anestesia per via inalatoria tramite maschera facciale per indurre rilassamento o perdita di coscienza durante la procedura.
Consenso Informato Anestesia: Descrizione della procedura
Cosa è:
L’anestesia è un insieme di tecniche mediche utilizzate per consentire procedure diagnostiche o chirurgiche riducendo o eliminando dolore e sensibilità, e talvolta inducendo sonno controllato. Può essere locale o locoregionale (anestetico in una zona o vicino ai nervi, ad esempio spinale o epidurale) oppure generale (farmaci endovenosi e/o inalatori che determinano perdita di coscienza e controllo delle funzioni vitali). Prima della procedura l’anestesista valuta storia clinica, esami e rischi, e definisce il piano anestesiologico. Durante l’anestesia vengono somministrati i farmaci e si effettua monitoraggio continuo di pressione, frequenza cardiaca, ossigenazione e respirazione; se necessario si protegge la via aerea con maschera o tubo. Al termine, si sospendono i farmaci e si osserva il recupero.
A cosa serve:
L’anestesia è una procedura medica finalizzata a consentire l’esecuzione di interventi chirurgici o manovre diagnostico-terapeutiche in condizioni di sicurezza e controllo del dolore. Gli obiettivi clinici principali sono ottenere analgesia (riduzione o abolizione del dolore), ipnosi/sedazione (sonno o riduzione della coscienza), amnesia (riduzione del ricordo della procedura) e, quando necessario, rilassamento muscolare per facilitare l’atto operatorio. Un ulteriore obiettivo è mantenere stabili le funzioni vitali, assicurando controllo delle vie aeree e adeguata ventilazione e ossigenazione, con monitoraggio continuo di parametri cardiovascolari e respiratori.
Che natura ha:
L’anestesia è una procedura medica finalizzata a ottenere assenza di dolore (analgesia) e/o perdita di sensibilità (anestesia) e, in alcuni casi, sonno controllato (anestesia generale), per consentire esami o interventi. È prevalentemente farmacologica, mediante somministrazione di farmaci per via endovenosa e/o inalatoria; può includere anche anestesia locale o regionale (per esempio blocchi nervosi). È in genere invasiva quando richiede accesso venoso, posizionamento di maschera o tubo per la respirazione, o procedure di monitoraggio. Non è una procedura distruttiva; può essere associata a disagio o dolore nelle manovre di accesso e posizionamento.
Cosa comporta:
La procedura di anestesia coinvolge principalmente il sistema nervoso centrale (cervello e midollo spinale), modulando in modo controllato coscienza, dolore e riflessi. Nell’anestesia generale l’interessamento è diffuso e comprende anche apparato respiratorio e apparato cardiovascolare, che possono richiedere supporto con ossigeno, ventilazione assistita e monitoraggio continuo. Nell’anestesia loco-regionale (ad esempio spinale, epidurale o blocchi nervosi) l’effetto è prevalentemente limitato a una specifica area del corpo, con possibile riduzione transitoria di sensibilità e movimento. Nell’analgesia/sedazione l’effetto è variabile e di solito meno esteso.
Quanto dura:
La durata prevedibile della procedura di anestesia varia in base alla tecnica e al tipo di intervento. In genere, la fase di valutazione e preparazione richiede 15–60 minuti; l’induzione (inizio dell’anestesia) 5–20 minuti; il mantenimento dura quanto la procedura chirurgica o diagnostica; il risveglio e la stabilizzazione iniziale 15–60 minuti. I tempi possono aumentare in presenza di vie aeree difficili (difficoltà a ventilare o intubare), comorbidità (altre malattie, ad esempio cardiache o respiratorie), obesità, età avanzata, urgenza, o necessità di monitoraggio invasivo (cateteri per controllo più accurato).
Consenso Informato Anestesia: Benefici attesi
Cosa aspettarsi:
L’anestesia è un insieme di tecniche finalizzate a consentire l’esecuzione di procedure diagnostiche o chirurgiche in condizioni di sicurezza e comfort. I benefici attesi includono abolizione o marcata riduzione del dolore (analgesia), riduzione o perdita della coscienza (ipnosi) quando indicato, assenza di movimenti (immobilità) e, in alcune tecniche, rilassamento muscolare e controllo delle funzioni vitali (respirazione, pressione arteriosa, frequenza cardiaca) durante la procedura. Nelle anestesie loco-regionali (ad es. spinale, epidurale o blocchi di nervi periferici), il beneficio atteso è insensibilità dolorifica selettiva di una parte del corpo, spesso con minore necessità di farmaci sistemici; le percentuali di successo variano in base alla tecnica e al distretto, ma in molte procedure maggiori si attestano in genere sopra il 90% per ottenere un blocco adeguato, con possibile necessità di integrazione o conversione ad anestesia generale. Nell’anestesia generale, l’obiettivo di incoscienza e amnesia (assenza di ricordo) è raggiunto nella grande maggioranza dei casi; la consapevolezza intraoperatoria (awareness, percezione durante anestesia generale) è rara, circa 0,1–0,2% nelle popolazioni a rischio standard.
I risultati possono essere limitati da variabilità individuale, complessità dell’intervento, urgenza clinica e condizioni preesistenti; può essere necessario modificare la tecnica o associare più farmaci. La completa eliminazione del dolore post-operatorio non è sempre garantita, ma l’anestesia e la terapia del dolore mirano a una riduzione clinicamente significativa dei sintomi e a favorire un recupero più rapido e sicuro.
Consenso Informato Anestesia: Rischi e complicanze potenziali
Cosa può andare storto:
Gli effetti collaterali comuni dell’anestesia (farmaci e tecniche utilizzate per abolire dolore e coscienza o per controllare il dolore mantenendo la respirazione spontanea) includono nausea e vomito post-operatori (circa 20–30%, più frequenti in soggetti predisposti), sonnolenza, capogiri e confusione transitoria nelle ore successive, brividi, prurito (più spesso con oppioidi), secchezza della bocca, mal di gola e raucedine dopo uso di dispositivi per la via aerea, e dolore o ematoma nel punto di accesso venoso o di iniezione. Può comparire ritenzione urinaria (difficoltà a urinare), soprattutto dopo anestesia neurassiale o in presenza di farmaci oppioidi.
Le complicanze generali comprendono reazioni ai farmaci (da lievi eruzioni cutanee a forme più importanti), abbassamento o aumento della pressione arteriosa, alterazioni del ritmo cardiaco, e depressione respiratoria (respirazione troppo lenta o superficiale), in genere correggibili con monitoraggio e terapia. Dopo procedure maggiori può verificarsi delirio post-operatorio (stato confusionale acuto), più frequente negli anziani. Eventi come aspirazione di contenuto gastrico nei polmoni sono rari ma possibili, con rischio ridotto dal digiuno pre-procedura.
Le complicanze specifiche della procedura dipendono dalla tecnica. Nell’anestesia generale possono verificarsi difficoltà di ventilazione o di intubazione (inserimento di un tubo in trachea), e traumi dentali o delle mucose; il danno dentale è riportato circa 1 su 4.500–7.000 anestesie. Nelle tecniche spinali/epidurali (anestesia neurassiale) possono comparire cefalea post-puntura durale (in media 1–2%, più alta con particolari condizioni), ipotensione, mal di schiena transitorio, ematoma o infezione nel sito; complicanze neurologiche permanenti sono molto rare (ordine di grandezza 1 su decine di migliaia).
I rischi sistemici e pericolo per la vita includono anafilassi (reazione allergica grave, circa 1:10.000–1:20.000), malignant hyperthermia o ipertermia maligna (reazione genetica rara a specifici anestetici, circa 1:10.000–1:250.000), evento cardiaco o respiratorio maggiore, ictus, fino a decesso, eventi complessivamente molto rari e più probabili in presenza di gravi patologie preesistenti o interventi complessi. Il rischio residuo viene ridotto da valutazione pre-anestesiologica, monitoraggio continuo e disponibilità di rianimazione.
Consenso Informato Anestesia: Controindicazioni
Relative:
Le principali controindicazioni relative (cioè condizioni che richiedono valutazione e precauzioni) per l’anestesia includono allergia o precedente reazione grave a farmaci anestetici o adiuvanti; difficoltà prevedibile nella gestione delle vie aeree (vie respiratorie, con possibile ventilazione o intubazione difficili); instabilità cardiovascolare o cardiopatie significative (per esempio scompenso cardiaco, ischemia recente, aritmie non controllate); malattie respiratorie non compensate (asma grave, broncopneumopatia cronica ostruttiva in riacutizzazione, infezioni respiratorie acute); patologie neurologiche evolutive o aumento della pressione intracranica; insufficienza epatica o renale avanzata, che può alterare il metabolismo e l’eliminazione dei farmaci; disturbi della coagulazione o terapia anticoagulante/antiaggregante, soprattutto per tecniche neurassiali (spinale/epidurale); infezione nel sito di puntura o sepsi; gravidanza, obesità severa, apnea ostruttiva del sonno e digiuno non adeguato, che aumentano il rischio di aspirazione. In presenza di tali condizioni sono spesso necessari monitoraggi e strategie anestesiologiche dedicate.
Assolute:
Le principali controindicazioni assolute all’anestesia (cioè condizioni che impediscono in modo categorico di eseguire la procedura nelle modalità previste) includono rifiuto o mancato consenso informato valido; instabilità emodinamica non controllata, cioè grave compromissione della circolazione con pressione e perfusione non stabilizzabili; allergia grave documentata (anafilassi) a farmaci o materiali indispensabili per la tecnica anestesiologica pianificata, quando non esistono alternative sicure; infezione nel sito di iniezione o infezione sistemica non controllata (sepsi) per tecniche loco-regionali; aumento della pressione intracranica con effetto massa (compressione del tessuto cerebrale) per anestesia neurassiale; disturbi della coagulazione non correggibili o terapia anticoagulante non sospendibile, con rischio inaccettabile di emorragia nelle tecniche neurassiali; rifiuto di emotrasfusione quando prevedibilmente indispensabile per la sicurezza, nei casi in cui non siano possibili strategie alternative efficaci.
Il paziente conferma di aver compreso tali condizioni e, al momento della firma, dichiara di escluderne la presenza.
Consenso Informato Anestesia: Alternative disponibili
Possibili alternative:
Le principali alternative all’anestesia dipendono dal tipo di procedura e dalle condizioni cliniche. In alcuni casi è possibile eseguire l’intervento in anestesia locale (insensibilizzazione di una piccola area) o in anestesia loco-regionale (blocco del dolore in una parte del corpo, ad esempio con spinale o epidurale), eventualmente associando sedazione (riduzione controllata di ansia e percezione, con respiro spontaneo). Per alcune prestazioni può essere sufficiente la sola analgesia (terapia del dolore) con farmaci, tecniche non farmacologiche o procedure antalgiche mirate. Quando clinicamente appropriato, è possibile anche rinviare o non eseguire la procedura.
Principali differenze:
L’anestesia può essere generale, regionale o locale e consente assenza di dolore e migliore controllo delle funzioni vitali durante procedure invasive. Rispetto alla sedazione procedurale (farmaci per ridurre ansia e coscienza), offre spesso maggiore profondità e immobilità, ma può comportare rischio più elevato di depressione respiratoria e necessità di supporto ventilatorio. L’anestesia regionale (es. spinale/epidurale: blocco dei nervi) è in genere meno invasiva della generale, ma può dare ipotensione, cefalea post-puntura o rarissime complicanze neurologiche. L’analgesia non anestesiologica (oppioidi, antinfiammatori, tecniche non farmacologiche) è meno invasiva, ma può essere insufficiente per interventi maggiori e comportare effetti avversi farmacologici.
Conseguenze del rifiuto:
La mancata esecuzione dell’anestesia può impedire o ritardare l’intervento o la procedura prevista, rendendo impossibili trattamenti necessari o urgenti. Ciò può comportare peggioramento della patologia di base, aumento del dolore e della sofferenza, progressione della malattia e, in alcuni casi, rischio di complicanze gravi fino a esiti potenzialmente letali. L’assenza di adeguata analgesia (controllo del dolore) può favorire instabilità dei parametri vitali (pressione, frequenza cardiaca, respirazione) e ridurre la capacità di collaborazione, con ulteriore aumento del rischio procedurale. Possono rendersi necessari approcci alternativi meno efficaci o più invasivi.
Consenso Informato Anestesia: Indicazioni pre e post-procedura
Cosa fare prima:
Per prepararsi all’anestesia è necessario rispettare il digiuno preoperatorio: in genere nessun cibo solido per almeno 6 ore e liquidi chiari fino a 2 ore prima (salvo diverse indicazioni). Informi l’équipe su allergie, precedenti reazioni ad anestetici, malattie cardiache o respiratorie, apnea ostruttiva del sonno, gravidanza e su tutti i farmaci o integratori assunti. Alcuni medicinali, soprattutto anticoagulanti/antiaggreganti (farmaci che riducono la coagulazione), possono richiedere modifiche. Eviti alcol e fumo nelle 24 ore precedenti. Dopo la procedura, non guidi e sia accompagnato.
Cosa fare dopo:
Dopo la procedura di anestesia è possibile avvertire sonnolenza, capogiri, nausea/vomito o mal di gola (se è stato usato un tubo per la respirazione). Per almeno 24 ore segua riposo, si faccia accompagnare a casa, non guidi, non usi macchinari, non assuma alcol e non firmi decisioni importanti. Riprenda liquidi e cibo in modo graduale, secondo indicazione. Assuma i farmaci prescritti e segnali eventuali allergie o effetti inattesi. Contatti subito il medico o il 112/118 in caso di difficoltà respiratoria, dolore toracico, sanguinamento importante, febbre alta, vomito incoercibile, confusione o dolore non controllato.
Cosa evitare:
Dopo anestesia (generale, regionale o sedazione), per almeno 24 ore il paziente dovrebbe evitare guidare veicoli, usare macchinari, svolgere lavori in quota o attività che richiedono attenzione, perché possono persistere sonnolenza e riduzione dei riflessi. È opportuno evitare alcol, droghe e farmaci sedativi non prescritti, che possono aumentare la depressione del sistema nervoso centrale e della respirazione. Limitare decisioni importanti (es. firme) e non rimanere soli nelle prime ore. Evitare sforzi fisici intensi finché non si è completamente vigili e il dolore è controllato.
A cosa prestare attenzione:
Dopo l’anestesia contatti subito un medico se compaiono difficoltà a respirare, respiro rumoroso, labbra o viso bluastro (cianosi), dolore toracico, svenimento o confusione marcata. È urgente anche in caso di reazione allergica con orticaria, gonfiore di volto/lingua/gola (angioedema) o prurito diffuso. Segnali inoltre febbre alta, brividi, vomito persistente, mal di testa intenso, debolezza o formicolii a un arto, dolore o gonfiore importante nel punto di iniezione o sanguinamento anomalo.
